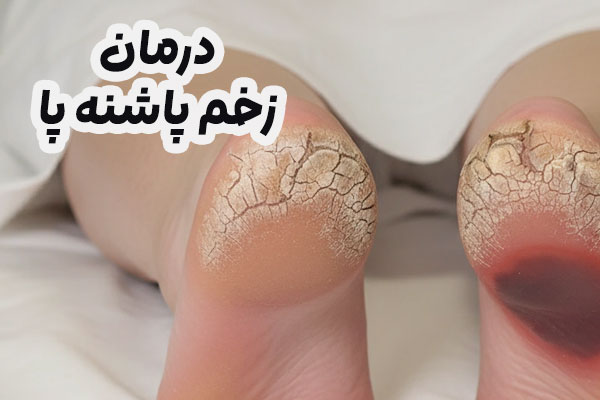
زخم پاشنه پا یکی از شایعترین و در عین حال جدیترین مشکلات پا است که بهخصوص در بیماران دیابتی، کمتحرک یا بستری طولانیمدت رخ میدهد. این زخمها بر اثر فشار مداوم، اختلال گردش خون یا آسیب عصبی شکل گرفته و اگر بهموقع درمان نشوند، میتوانند تا عمق بافت و حتی استخوان پیش بروند. پاشنه به دلیل بافت نرم محدود و مجاورت مستقیم با استخوان، بسیار آسیبپذیر است و کوچکترین ترک یا قرمزی میتواند آغاز یک زخم خطرناک باشد. علائم شامل درد یا بیحسی، تورم، تغییر رنگ پوست و گاهی ترشحات چرکی است. درمان موفق نیازمند پاکسازی زخم، کنترل بیماری زمینهای، استفاده از پانسمانهای تخصصی و کاهش فشار بر پاشنه است. پیشگیری از این مشکل با کفش مناسب، مرطوبسازی پوست، تغییر وضعیت بدن و معاینه روزانه پا امکانپذیر است. بیتوجهی به زخم پاشنه میتواند زندگی فرد را به شدت تحتتأثیر قرار دهد و حتی در موارد شدید به قطع عضو منجر شود. در درمان زخم پاشنه پا ابتدا میبایست علت ایجاد زخم رو مشخص کنیم. علت ایجاد زخم یا به دلیل فشار زیاد و زخم بستر هست یا به دلیل گرفتگی عروق محیطی و زخم ایسکمیک.
انچه که در این مقاله می خوانید:
دلایل ایجاد زخم پاشنه
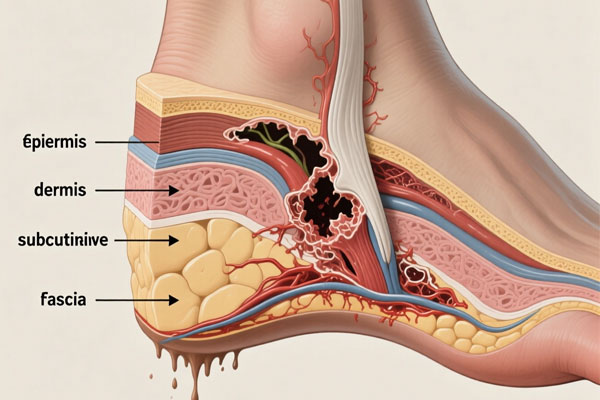
زخم پاشنه پا آسیب موضعی به پاشنه پا است که در نتیجه فشار به پاشنه یا گاهی همراه با عوامل مربوط به دیابت ایجاد میشود. پاشنه درپشت پا قرار دارد و از تاندون آشیل در اطراف سطح کف پا امتداد مییابد و نوک استخوان پاشنه را میپوشاند. پاشنه یک محل رایج برای ایجاد زخم بستر و زخم پاشنه پا است، به ویژه در افرادی که به پشت دراز کشیده و بی حرکت هستند. هم چنین در افراد مبتلا به دیابت که عروق اندام تحتانی دچار گرفتگی یا تنگی میشود، زخم ناحیه پاشنه شایع میباشد.
در زخمهای پاشنه پا، استخوان و تاندون میتوانند درگیر شوند زیرا بافت همبند زیرین به مقدار کمی وجود دارد. اندام تحتانی میتواند در معرض فرآیندهای بیماری مانند ایسکمی، ادم، تغییرات ساختاری (به دلیل شکستگی یا اختلالات استخوانی) و نوروپاتی باشد که همگی بر ایجاد و بهبود زخم های پاشنه پا تأثیر میگذارند.زخم پاشنه پا بهندرت یک علت واحد دارد و اغلب حاصل همزمان چند عامل است که روند خونرسانی، حس عصبی و سلامت پوست را مختل میکنند. پاشنه بهدلیل بافت نرم محدود و تماس مستقیم با کف، نقطهای حساس محسوب میشود و فشار یا آسیب در این ناحیه بهسرعت میتواند به زخم تبدیل شود. دلایل تخصصی شامل:
بیماریهای زمینهای: فشار خون بالا، بیماری کلیوی، مشکلات ایمنی یا تغذیه نامناسب.
فشار طولانیمدت: نشستن یا درازکش بودن بدون تغییر وضعیت، استفاده از کفش تنگ یا سخت.
مشکلات خونرسانی: انسداد شریانها (آترواسکلروز) یا نارسایی وریدی که جریان خون را کاهش میدهد.
دیابت و نوروپاتی: از بین رفتن حس درد یا فشار، خشکی پوست و ترمیم کند.
آسیب مکانیکی: ضربه، پینههای ضخیم یا ترکهای عمیق که زمینه ورود عفونت را فراهم میکند.
عوامل محیطی: گرمای زیاد، عرق، یا کفشهای غیر استاندارد.
محلهای شایع بروز
زخم پاشنه معمولاً در نواحیای ایجاد میشود که بیشترین فشار مکانیکی را تحمل میکنند؛ بخش مرکزی پاشنه و گاه کنارههای آن بیشترین آسیبپذیری را دارند. در بیماران بستری یا کمتحرک، ناحیه پشت پاشنه که در تماس با تخت یا کفش سخت قرار دارد، محل اصلی شکلگیری زخم فشاری است. در دیابتیها، زخمها ممکن است در کف پاشنه یا نقاطی که ترک یا پینه دارند ایجاد شوند، زیرا این نواحی بهعلت فقدان حس درد، بیشتر مستعد جراحت هستند. زخمهای شریانی اغلب در لبه یا کنار پاشنه دیده میشوند و با تغییر رنگ پوست همراهند. شناسایی دقیق محل بروز، در انتخاب پانسمان، کاهش فشار و طراحی روش درمان مؤثر اهمیت زیادی دارد و از پیشرفت زخم جلوگیری میکند.
نشانههای اولیه
علائم اولیه زخم پاشنه اغلب ساده و قابلتشخیصاند اما نادیدهگرفتن آنها خطرناک است. قرمزی مداوم، گرم یا سرد شدن غیرمعمول پوست، احساس سوزش یا بیحسی در ناحیه پاشنه از نشانههای هشداردهنده هستند. ایجاد لکههای تیره یا روشن، خشکی شدید پوست، ترکهای کوچک و حساسیت به لمس نشاندهنده آغاز آسیب است. در افراد دیابتی، کاهش یا فقدان حس درد و فشار میتواند باعث شود زخم بدون توجه پیشرفت کند. بروز تورم، پوستهریزی یا ترشح شفاف در مراحل نخست باید جدی گرفته شود. بررسی روزانه پا، بهویژه در بیماران در معرض خطر، کمک میکند این نشانهها پیش از تبدیل به زخم عمیق تشخیص داده شوند و با اقدامات ساده، از درمان طولانیمدت و عوارض جدی پیشگیری گردد. در مواردی که زخم تنها به دلیل فشار ایجاد شده باشد و گرفتگی عروق نداشته باشیم جهت دبریدمان یا پاکسازی بافت مرده اقدام میشود تا لایه های زیرین زخم شروع به رشد کنند و بافت مورد نیاز جهت درمان زخم روی استخوان را بپوشاند. گاهی زخمهای پاشنه به علت گرفتگی عروق و در بیماران مبتلا به دیابت اتفاق میافتد که ابتدا باید خونرسانی اندام تحتانی توسط جراح عروق و با استفاده از دستگاه سونوگرافی کالر داپلر بررسی شده و در صورت نیاز با آنژیوپلاستی برطرف گردد و سپس نسبت به پاکسازی و دبریدمان زخم اقدام شود. در صورتی که قبل از بررسی خونرسانی عروق اندام تحتانی شروع به دبریدمان جراحی کنیم احتمال عفونت زخم و گانگرن پا (اصطلاحا سیاه شدن پا) مشهود خواهد بود.
در بیماران دچار زخم پاشنه پا میبایست در شروع درمان با توجه به احتمال درگیری تاندون و استخوان، آنتی بیوتیک مناسب تجویز شود و بیمار مصرف نماید. مورد مهم دیگری که باید مورد توجه قرار گیرد برداشتن فشار یا آفلودینگ ناحیه پاشنه است. در صورتی که این آفلودینگ رعایت نشود درمان زخم پاشنه دشوار خواهد بود و احتمال نکروز شدن دوباره بافت بیشتر میشود.
انواع زخم پاشنه پا
زخم پاشنه پا در بیماران و افراد سالمند میتواند اشکال و مراحل متفاوتی داشته باشد که شناخت کلی این تنوع، نقش مهمی در انتخاب مسیر درمان و پیشگیری از عوارض ایفا میکند. از دیدگاه پزشکی، انواع زخمها بر اساس عوامل ایجادکننده، عمق تخریب بافت و شرایط زمینهای بدن تقسیمبندی میشوند. برخی ناشی از فشار مکانیکی طولانیمدت هستند، برخی در بستر بیماریهای مزمن همچون دیابت رخ میدهند و گروهی دیگر به دلیل مشکلات جدی جریان خون ایجاد میشوند. این تفاوتها فقط در منشاء نیست، بلکه سرعت پیشرفت، پاسخ به درمان و خطر بروز عوارض نیز میان آنها متفاوت است. در درمان حرفهای زخم پاشنه، متخصص باید با ارزیابی علائم عمومی و ویژگیهای ظاهری زخم، نوع آن را شناسایی کند تا بتواند از روشهایی چون پانسمانهای پیشرفته، تکنیکهای بازسازی بافت یا درمانهای نوین مانند ازنتراپی بهره گیرد. در نهایت، آگاهی بیماران و کادر درمان از این دستهبندیها، مانع از تأخیر در اقدامات حیاتی میشود و شانس بهبودی کامل را افزایش میدهد
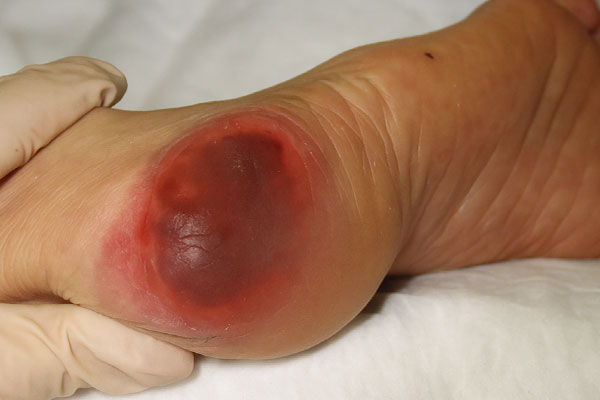
زخم فشاری
- ایجاد بهدلیل فشار مداوم روی پاشنه در افراد کمتحرک یا بستری
- اغلب شروع با قرمزی یا تغییر دمای پوست
- پیشرفت به تاول، نکروز و در نهایت زخم باز
- خطر بالای عفونت بافت نرم و استخوان
- پیشگیری با تغییر وضعیت بدن و استفاده از بالشتکهای مناسب
زخم دیابتی پاشنه
- ناشی از نوروپاتی محیطی و کاهش خونرسانی
- بیحسی موجب بیتوجهی به آسیبهای کوچک
- اغلب در کف پاشنه و نواحی پینهدار
- دیرتر بهبود مییابد و مستعد عفونت مزمن است
- نیازمند کنترل قند، کفش مخصوص و پانسمان مرطوب
زخم شریانی پاشنه
- نتیجه انسداد یا تنگی شدید شریانهای پا
- درد شدید، بهویژه هنگام شب یا بالا بردن پا
- ظاهر خشک، رنگ زرد، آبی یا سیاه
- بهبود کند و معمولاً نیازمند جراحی بازگشایی جریان خون
- اجتناب از فشار و حفظ گرمای پا
تفاوت ظاهری و محل
این تفاوتها در تشخیص و انتخاب روش درمان حیاتیاند.
فشاری: مرکزی یا پشت پاشنه، قرمز تا نکروتیک
دیابتی: کف یا کناره پاشنه، ضخیم یا ترکدار
شریانی: لبه پاشنه، خشک و تغییر رنگ شدید
تفاوت زخم های شریانی پاشنه و زخم های فشاری
| ویژگیها | زخم فشاری پاشنه | زخم شریانی پاشنه |
|---|---|---|
| علت اصلی | فشار طولانیمدت روی پوست و بافت نرم، کاهش اکسیژن موضعی | کاهش جریان خون بهدلیل انسداد یا تنگی شریانها |
| محل شایع | بخش مرکزی یا پشت پاشنه | کناره یا لبه پاشنه |
| ظاهر زخم | قرمز یا بنفش در ابتدا، سپس تاول و نکروز | خشک، رنگ زرد، آبی یا سیاه، بدون خونریزی واضح |
| حس درد | ممکن است خفیف یا شدید باشد، در مراحل اولیه قابل تحمل | درد شدید، بهویژه هنگام شب یا بالا بردن پا |
| ترشحات | ممکن است چرکی یا مرطوب باشد | معمولاً خشک و بدون ترشح |
| روند بهبود | با کاهش فشار و مراقبت مناسب سریعتر بهبود مییابد | بسیار کند، اغلب نیازمند جراحی یا روشهای بازکردن رگ |
| پیشگیری | تغییر وضعیت بدن، استفاده از بالشتکهای مناسب | ترک سیگار، کنترل فشار خون و کلسترول، گرم نگه داشتن پا |
عوارض
زخم پاشنه اگر بهموقع تشخیص و درمان نشود، میتواند پیامدهای جدی و گاه جبرانناپذیری ایجاد کند. نخستین خطر، گسترش عفونت است که از پوست به لایههای عمقی و حتی استخوان میرسد و احتمال بروز استئومیلیت را بالا میبرد. در بیماران دیابتی و دچار اختلال گردش خون، روند بهبود بسیار کند شده و همین موضوع زمینهساز زخم مزمن و گاهی گَنگرِن میشود. از سوی دیگر، زخمهای فشاری ممکن است بافت نرم را تخریب کنند و در مراحل پیشرفته باعث محدودیت حرکتی فرد شوند. برخی زخمهای کهنه و غیرقابل ترمیم نیز خطر تبدیل به کارسینوم سلول سنگفرشی (زخم مارجولین) را در درازمدت دارند. عوارض سیستمیک شامل تب، ضعف عمومی و در موارد شدید سپسیس میباشد. پیشگیری و مراقبت منظم، کلید جلوگیری از این پیامدهای بالقوه خطرناک است و باید در برنامه درمانی هر بیمار با زخم پاشنه جدی گرفته شود.
عوارض سیستمیک: تب، ضعف عمومی و مشکلات متابولیک ناشی از عفونت گسترده.
عفونتهای عمقی: نفوذ میکروبها به بافت زیرین، ایجاد التهاب شدید، چرک، و افزایش خطر سپسیس.
آسیب استخوانی (استئومیلیت): گسترش عفونت به استخوان، روند درمان دشوار و نیازمند آنتیبیوتیک طولانی یا جراحی.
خطر کارسینوم سلول سنگفرشی: در زخمهای مزمن و غیرقابل ترمیم، احتمال تغییرات سرطانی و بروز زخم مارجولین.
گنگرِن: مرگ بافت بهدلیل قطع شدید جریان خون، بهویژه در بیماران دیابتی یا شریانی.
محدودیت حرکتی: تخریب بافت نرم و درد مداوم که مانع راه رفتن و فعالیت روزانه میشود.
تشخیص زخم
تشخیص دقیق زخم پاشنه، کلید درمان موفق و جلوگیری از عوارض جدی است. رویکرد علمی شامل بررسی کامل وضعیت پا، سنجش شدت آسیب و شناسایی علت زمینهای میباشد. این فرآیند اغلب با همکاری تیم چند تخصصی شامل پزشک عمومی، ارتوپد، جراح عروق و متخصص دیابت انجام میشود. هدف از تشخیص، تعیین نوع زخم (فشاری، دیابتی یا شریانی)، میزان عفونت، عمق ضایعه و ارزیابی گردش خون است. ترکیب مشاهدات بالینی با روشهای تصویربرداری و آزمایشهای تخصصی، تصویری جامع از وضعیت بیمار ارائه میدهد و امکان برنامهریزی درمانی دقیق را فراهم میکند.
بررسی بالینی
بررسی بالینی نخستین گام ارزیابی زخم پاشنه است و شامل مشاهده دقیق رنگ، بافت و حاشیه زخم میباشد. پزشک میزان ترشح، گرمی یا سردی پوست اطراف، تورم، بوی نامطبوع و وجود علائم نکروز را ارزیابی میکند. همچنین، حساسیت موضعی، درد هنگام لمس و واکنش پا به تغییر وضعیت سنجیده میشود. در بیماران دیابتی، بررسی حس با استفاده از تست مونو فیلامان برای تشخیص نوروپاتی انجام میشود. مشاهده پا در حالت آویزان و بالا برده نیز کمک میکند تا وضعیت جریان خون ارزیابی شود. این نگاه دقیق، مسیر را برای اقدامات تکمیلی مشخص میکند.
تصویربرداری
تصویربرداری نقش حیاتی در تشخیص دقیق زخم پاشنه دارد. رادیوگرافی ساده میتواند وجود آسیب یا عفونت استخوانی را نشان دهد. در موارد مشکوک به استئومیلیت یا گسترش عفونت، MRI انتخاب برتر است زیرا توانایی نمایش جزئیات بافت نرم و استخوان را دارد. سونوگرافی داپلر نیز برای بررسی جریان خون شریانی و وریدی بهکار میرود و نوع اختلال گردش را مشخص میکند. ترکیب این روشها با مشاهده کلینیکی، امکان تشخیص دقیق و برنامهریزی درمان هدفمند را میدهد و از پیشرفت زخم جلوگیری میکند.
آزمایش تخصصی
آزمایشهای تخصصی برای تکمیل فرایند تشخیص ضروری هستند. کشت میکروبی از ترشحات زخم، نوع باکتری و الگوی مقاومت آنها به آنتیبیوتیک را مشخص میکند. تستهای خونی شامل ESR و CRP در شناسایی التهاب سیستمیک و شدت پاسخ بدن کاربرد دارند. ارزیابی قند خون و HbA1c در بیماران دیابتی اهمیت دارد تا کنترل قند بهینه صورت گیرد. تست ABI یا شاخص مچ پا – بازو، جریان خون شریانی را اندازهگیری میکند و به افتراق زخم شریانی از دیگر انواع کمک میکند. این اطلاعات، پایه تصمیمگیری درمانی دقیق و پیشگیری از عوارض بعدی است.
درمان زخم پاشنه
درمان زخم پاشنه نیازمند رویکرد چندمرحلهای و دقیق است که بر اساس علت اصلی زخم، شرایط عمومی بیمار و میزان پیشرفت ضایعه طراحی میشود. نخستین گام، پاکسازی و مدیریت زخم است؛ این کار با شستوشوی ملایم با محلولهای ضدعفونی و برداشت بافتهای مرده یا نکروزه انجام میگیرد تا بستر زخم برای ترمیم آماده شود. در مرحله دوم، کنترل عفونت اهمیت بالایی دارد و ممکن است از آنتیبیوتیک خوراکی یا تزریقی، بر اساس نتیجه کشت استفاده شود. مرحله سوم، بهبود گردش خون یا کاهش فشار است که بسته به نوع زخم، شامل استفاده از پدهای محافظ، جوراب فشاری، یا مداخلات جراحی در زخمهای شریانی میشود. سپس، پانسمان مناسب مانند هیدروکلوئید، آغشته به نقره یا پانسمان عسل استفاده میگردد تا محیطی مرطوب و محافظ فراهم شود. در نهایت، کنترل بیماریهای زمینهای نظیر دیابت و فشار خون، ترک سیگار و آموزش مراقبت روزانه پا، ضروری است تا از بازگشت زخم جلوگیری شود.
مرحله به مرحله درمان
پاکسازی و آمادهسازی زخم
نخستین اقدام در درمان زخم پاشنه، پاکسازی کامل بستر زخم است تا مسیر ترمیم باز شود. این کار با شستوشوی ملایم محل زخم با سرم فیزیولوژی یا محلول ضدعفونی انجام میشود. بافتهای مرده یا نکروزه، که مانع جوانهزنی سلولهای جدید هستند، توسط پزشک بهدقت برداشته میشوند. در موارد زخم فشاری یا دیابتی، این مرحله اهمیت دوچندان دارد زیرا کاهش بار میکروبی، خطر عفونت را کم میکند و جذب مواد مغذی توسط سلولها را افزایش میدهد. آمادهسازی بستر زخم، پایه اصلی هر درمان موفق است و بدون آن، مراحل بعدی عملاً بیاثر خواهند بود.
کنترل عفونت
عفونتهای زخم پاشنه میتوانند بهسرعت پیشرفت کرده و حتی به استخوان برسند، بنابراین کنترل دقیق آنها حیاتی است. پزشک با توجه به نتیجه کشت میکروبی ترشحات زخم، آنتیبیوتیک مناسب را بهصورت خوراکی یا تزریقی تجویز میکند. در کنار دارو، پانسمانهای آغشته به مواد ضدباکتری مانند نقره یا ید، محیط زخم را ضدعفونی کرده و رشد میکروبها را متوقف میکنند. کنترل عفونت نهتنها از گسترش آسیب جلوگیری میکند، بلکه بستر زخم را آماده میسازد تا سلولهای ترمیمی بتوانند با سرعت و کیفیت بهتر عمل کنند. این مرحله باید کاملاً زیر نظر تیم درمان دنبال شود.
بهبود گردش خون یا کاهش فشار
در زخمهای شریانی، افزایش جریان خون به ناحیه آسیبدیده، کلید ترمیم است؛ این کار ممکن است با داروهای ضدلخته، ورزش کنترلشده یا روشهای جراحی و اندوواسکولار انجام شود. برای زخمهای فشاری، کاهش فشار مستقیم بر پاشنه اهمیت دارد و با بالشتکهای نرم، تغییر وضعیت بدن یا کفشهای سبک و محافظ محقق میشود. در زخمهای دیابتی، ترکیبی از این اقدامات لازم است. کاهش فشار یا بهبود خونرسانی، اکسیژن و مواد غذایی بیشتری به بافت رسانده و شرایط ایدهآل برای ترمیم و بازسازی پوست را فراهم میسازد.
انتخاب و تعویض پانسمان مناسب
انتخاب پانسمان متناسب با نوع و وضعیت زخم، روند بهبود را تسریع میکند. پانسمانهای هیدروکلوئید برای زخمهای سطحی، محیط مرطوب و محافظتشده ایجاد میکنند. پانسمانهای آغشته به نقره یا عسل، اثرات ضدباکتری و ضدالتهابی دارند و برای زخمهای آلوده یا در معرض خطر عفونت بسیار مفیدند. تعویض پانسمان باید طبق برنامهی ثابت و با رعایت کامل بهداشت انجام شود. هر بار تعویض، فرصتی برای بررسی مجدد پیشرفت ترمیم و تشخیص هرگونه تغییر منفی است. این گام نقش مهمی در پیشگیری از مزمن شدن زخم دارد.
کنترل بیماریهای زمینهای و آموزش مراقبت
بدون کنترل بیماریهای زمینهای مانند دیابت، فشار خون یا نارسایی عروقی، درمان زخم پاشنه ناقص خواهد ماند. تنظیم قند خون، ترک سیگار، کاهش کلسترول و مدیریت وزن، شرایط عمومی بدن را بهبود میبخشد. همزمان، آموزش مراقبت روزانه پا به بیمار – شامل بررسی پوست، حفظ رطوبت مناسب، کوتاه کردن ناخنها و اجتناب از راه رفتن با پای برهنه – از عود زخم جلوگیری میکند. این مرحله پایانی، تضمینکننده ماندگاری نتایج درمان و بازگشت توان حرکتی بیمار به سطح مطلوب است و باید همواره جدی گرفته شود.
درمان خانگی زخم پاشنه پا
درمان خانگی زخم پاشنه هرگز نباید جایگزین مداخلات تخصصی پزشکی شود، اما بهعنوان یک رویکرد حمایتی و مکمل، نقشی حیاتی در تسریع روند بهبودی و پیشگیری از وخامت اوضاع دارد. تمرکز اصلی در خانه بر دو محور اساسی است: کاهش فشار و حفظ بهداشت ناحیه. برای مدیریت فشار، استفاده از بالشتکهای مخصوص، کفشهای طبی با کفیهای نرم و پاشنهدار، یا ابزارهای کاهش فشار (Offloading Devices) ضروری است. این اقدامات کمک میکنند تا نیروهای عمودی و برشی از روی پاشنه آسیبدیده برداشته شوند. در گام دوم، نظافت روزانه زخم با محلولهای سالین یا آب و صابون ملایم، مطابق دستور پزشک یا متخصص زخم، اهمیت پیدا میکند. این کار به جلوگیری از تجمع باکتریها و کاهش ریسک عفونت کمک میکند. همچنین، تغذیه مناسب سرشار از پروتئین و ویتامین C، و کنترل دقیق قند خون در بیماران دیابتی، از جمله اقدامات کلیدی هستند که بستر داخلی بدن را برای بازسازی بافتهای آسیبدیده و موفقیتآمیز بودن نانوپانسمانها یا سلولدرمانیهای تخصصی آماده میسازد. در نهایت، هرگونه تغییر در رنگ، بو یا افزایش ترشح زخم باید فوراً به پزشک معالج گزارش داده شود. البته اگر مایل به درمان داخل خانه نبودید ما در کلینیک زخم ترنم با حضور پزشکان متخصص و همکاری این متخصصان زخم پاشنه پا را پس از بررسی عروقی و دبریدمان مناسب مورد معالجه قرار میدهیم. تمام معاینات اعم از معاینه عروقی و زخم و انجام پانسمان زخم پاشنه در محل کلینیک زخم ترنم انجام میشود.
توصیه به مبتلایان و افراد در معرض خطر
افرادی که دچار زخم پاشنه هستند یا در معرض ابتلا قرار دارند – مانند بیماران دیابتی، سالمندان یا مبتلایان به مشکلات گردش خون – باید سبک زندگی و مراقبت روزانه خود را با دقت بیشتری تنظیم کنند. کوچکترین سهلانگاری در محافظت از پا میتواند به بروز یا تشدید زخم منجر شود. رعایت بهداشت فردی، پوشیدن کفش و جوراب مناسب، معاینه روزانه پاها و توجه به هرگونه تغییر رنگ، تورم یا زخم کوچک، از قدمهای اصلی پیشگیری است. همچنین کنترل بیماریهای زمینهای، بهویژه دیابت و فشار خون، روند آسیبهای احتمالی را کند میکند. آموزش بیمار توسط پزشک و پیگیری منظم درمان، در نهایت از بروز عوارض جدی جلوگیری کرده و کیفیت زندگی را حفظ میکند. پیشگیری نهتنها کمهزینهتر از درمان است، بلکه از درد و محدودیت حرکتی آینده جلوگیری میکند.
پیشگیری روزانه
پیشگیری روزانه از زخم پاشنه، بر پایه مراقبت مستمر و توجه به جزئیات بنا شده است. شستوشوی پاها با آب ولرم و صابون ملایم، خشک کردن کامل بهویژه بین انگشتان، و استفاده از کرمهای مرطوبکننده غیرعطری، سلامت پوست را حفظ میکند. قرار نگرفتن طولانیمدت در وضعیت ثابت، به بهبود جریان خون کمک کرده و خطر ایجاد زخم فشاری را کاهش میدهد. بیماران دیابتی باید روزانه پاها را بررسی کرده و به هر تغییر کوچک واکنش سریع نشان دهند. استفاده منظم از جورابهای تمیز و کفشهای ثابت، محیط پایدار و ایمن برای پا فراهم میکند. این رویکرد ساده اما تخصصی، بیشترین اثر را در کاهش احتمال آسیب دارد و با تداوم، تبدیل به عادت محافظتی مادامالعمر میشود.
انتخاب کفش و جوراب
کفش و جوراب نهتنها پوشش، بلکه ابزار پیشگیری هستند. کفش باید درست اندازه پا باشد، فشار نقطهای بر پاشنه یا انگشتان وارد نکند و از مواد نرم و قابلتنفس ساخته شده باشد. بیماران با مشکلات پا باید از کفشهای پزشکی یا ارتوپدی بهره ببرند که وزن و فشار را بهطور یکنواخت توزیع میکنند. جورابها باید از پنبه یا الیاف ضدحساسیت بوده، بدون درز ضخیم در ناحیه انگشتان و پاشنه باشند تا اصطکاک و تحریک پوست کاهش یابد. تعویض روزانه جوراب، جلوگیری از رطوبتهای طولانیمدت و استفاده از مدلهای فشاری ملایم در بیماران با مشکلات گردش خون، توصیه میشود. انتخاب آگاهانه کفش و جوراب، سد نخست در برابر آسیبهای احتمالی پاشنه است و نقشی حیاتی در زندگی روزانه دارد.
معاینه و مراجعه به پزشک
معاینه منظم پاها توسط بیمار و پزشک، کلید تشخیص زودهنگام زخم و جلوگیری از گسترش آن است. بیماران دیابتی یا دارای سابقه زخم باید روزانه پاشنه و کف پا را بررسی کنند و در صورت مشاهده قرمزی، تورم یا تغییر رنگ، فوراً اقدام کنند. معاینه تخصصی توسط پزشک شامل ارزیابی پوست، حس عصبی، جریان خون و وضعیت کلی پا است. این بررسیها امکان تشخیص مشکلات پنهان را فراهم کرده و برنامه درمانی بهموقع تنظیم میشود. مراجعه به پزشک نباید تنها در زمان وجود زخم جدی باشد؛ ویزیت دورهای، حتی در شرایط سالم، بهترین راه برای حفظ سلامت پا و پیشگیری از آسیبهای مزمن است.
اطلاعات تخصصی کلینیکهای درمان زخم در تهران
| نام کلینیک | مدیریت | تمرکز اصلی درمانی | مزیت و رویکرد تخصصی | روشها و تخصصهای نوین |
|---|---|---|---|---|
| کلینیک دنیای زخم | جناب محمدی | دیابتی، عفونی، مزمن | موفقیت >۹۰٪، تیم چندتخصصی (عروق، عفونی). | سلولدرمانی، نانوپانسمان، لیزرتراپی. |
| کلینیک زخم پاشنه (هروی) | سابقه ۲۲ سال | تخصص اصلی: زخم پاشنه، بستر، دیابتی. | سابقه طولانی، تمرکز بر پایش و مراقبت تخصصی. | ازون تراپی تخصصی، نوردرمانی، VAC. |
| کلینیک زخم تهران | فاطمه صدوقی (عضو EWMA) | دیابتی، بستر، سوختگی، جراحی. | استاندارد اروپایی، رویکرد جامع و پیشگیری بستر. | سلولهای بنیادی، طب سوزنی، وکیوم، دبریدمان تخصصی. |
پرسشهای رایج مبتلایان به زخم پاشنه پا (FAQ تخصصی)
چه علائمی نشان میدهد که زخم پاشنه خطرناک شده است؟
تورم، افزایش درد، تغییر رنگ پوست اطراف، ترشح چرکی، بوی نامطبوع و تب از نشانههای خطر هستند. مشاهده هر یک از این علائم نیازمند مراجعه فوری به پزشک است.
آیا زخم پاشنه خودبهخود خوب میشود؟
خیر. اغلب زخمهای پاشنه نیاز به مداخله درمانی تخصصی دارند. مراقبت خانگی صحیح همراه با درمان دارویی و پانسمان مناسب شانس بهبود را افزایش میدهد.
بهترین کفش برای مبتلایان چه ویژگیهایی دارد؟
کفش باید نرم، بدون نقاط فشار، ساختهشده از مواد قابلتنفس و مجهز به کفی طبی یا ارتوپدی باشد تا فشار روی پاشنه بهطور یکنواخت پخش شود.
آیا ورزش برای زخم پاشنه مجاز است؟
فعالیتهای بدون فشار مستقیم بر پاشنه مانند شنا یا تمرینهای کششی سبک مجاز هستند. قبل از شروع هر ورزشی باید با پزشک مشورت شود.
نقش تغذیه در بهبود زخم چگونه است؟
مصرف پروتئین کافی، ویتامین C، روی و آهن به ترمیم سریعتر بافت کمک میکند. نوشیدن آب کافی و اجتناب از قندهای ساده نیز توصیه میشود.
تفاوت درمان زخم پاشنه در بیماران هموفیلی یا با اختلال انعقادی چیست؟
در بیماران هموفیلی یا دارای اختلالات انعقادی، درمان زخم پاشنه باید با حساسیت ویژه انجام شود تا خطر خونریزی کنترل گردد. هرگونه دبریدمان یا برداشت بافت مرده، تنها در محیط تخصصی و پس از تزریق فاکتور انعقادی یا داروی تنظیمکننده خون انجام میشود. پانسمانها باید بهگونهای انتخاب شوند که هنگام تعویض، آسیب مکانیکی به بافت و خونریزی ایجاد نشود. کنترل فشار روی پاشنه و استفاده از کفش محافظ ضروری است. همچنین این بیماران نیاز به پایش دقیق و مراجعه منظم دارند تا زخم به سمت عفونت یا نکروز پیشرفت نکند، زیرا مداخلات تهاجمی برایشان پرخطر است.
نقش فشار روانی یا استرس در دیرتر خوب شدن زخم پاشنه چیست؟
استرس و فشار روانی با افزایش هورمون کورتیزول، بهطور مستقیم عملکرد سیستم ایمنی و سرعت ترمیم زخم را کاهش میدهند. در بیماران با زخم پاشنه، اضطراب یا افسردگی میتواند باعث بیتوجهی به مراقبتهای روزانه مانند تعویض پانسمان یا رعایت رژیم غذایی شود. همچنین استرس موجب افزایش قند خون در دیابتیها شده و روند ترمیم را کندتر میکند. استفاده از تکنیکهای آرامسازی، مشاوره روانشناسی و حفظ خواب کافی، بخشی از درمان جامع است که اغلب نادیده گرفته میشود. کنترل فشار روانی، بستر جسمی و ذهنی بهتری برای ترمیم ایجاد میکند و مانع از مزمن شدن زخم میشود.
هزینه تقریبی درمان کامل زخم پاشنه در کلینیکهای تخصصی چقدر است؟
هزینه درمان بسته به شدت زخم، نوع پانسمان، داروهای مورد نیاز، دفعات ویزیت، و احتمال انجام جراحی متفاوت است. در موارد سبک، درمان ممکن است تنها شامل پانسمانهای مدرن، آنتیبیوتیک و چند ویزیت باشد که هزینه متوسط دارد. اما در زخمهای شدید یا مزمن، نیاز به دبریدمان تخصصی، مراقبت چندماهه، تصویربرداری، آزمایشهای تخصصی و احتمالاً جراحی بازسازی وجود دارد که هزینه قابلتوجهی به بیمار تحمیل میکند. انتخاب مرکز درمانی و بیمه سلامت نیز در کاهش هزینه اثر دارد. آگاهی از برآورد قیمت، برای برنامهریزی مالی بیمار اهمیت دارد.
جهت تعیین نوبت ویزیت در کلینیک با شماره روبرو تماس بگیرید: 02147623737