زخم ابدومینوپلاستی پس از جراحی شکم، نیازمند مراقبت دقیق است تا به خوبی ترمیم شود و این زخم در ابتدا قرمز و برجسته است اما طی ۶ تا ۱۲ ماه کمرنگ میشود. برای بهبود سریعتر، باید از سیگار و ورزش سنگین تا ۸ هفته پرهیز کنید و از ضدآفتاب قوی استفاده کنید، در حالی که بهترین راههای درمان شامل کرمهای سیلیکونی مانند استراتامد، ژلهای حاوی پانتنول مثل سیکالفیت، و ماساژ با روغن ویتامین E است. لیزردرمانی نیز برای کاهش برجستگی و قرمزی بسیار مؤثر است، اما اگر زخم باز شود، عفونت کند، یا ترشح داشته باشد، فوراً به پزشک مراجعه کنید. نکته طلایی این است که صبور باشید چرا که نتیجه نهایی تا ۱۸ ماه طول میکشد، اما با مراقبت صحیح، جای زخم تبدیل به خطی کمرنگ و قابل قبول میشود.
انچه که در این مقاله میخوانید:
زخم ابدومینوپلاستی چیست؟
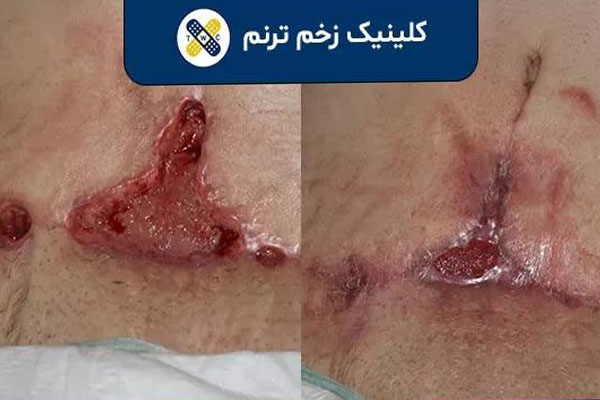
زخم ابدومینوپلاستی، نتیجه مستقیم جراحی زیبایی شکم است که برای برداشتن پوست اضافی و سفت کردن عضلات شکمی انجام می شود. این زخم معمولاً به صورت برش افقی در قسمت پایین شکم، زیر ناف ایجاد می شود و طول آن بسته به نوع عمل متفاوت است. در ابدومینوپلاستی کامل، برش از یک طرف لگن تا طرف دیگر کشیده می شود، در حالی که در نوع مینی، برش کوتاه تر است. پس از بستن زخم با بخیه، ناحیه برش در ابتدا قرمز، متورم و ممکن است کمی درد داشته باشد. این زخم طی فرآیند طبیعی ترمیم، به تدریج ظاهر خود را تغییر داده و به اسکار نهایی تبدیل می شود. موقعیت و شکل نهایی زخم تا حد زیادی به مهارت جراح، نوع پوست بیمار و مراقبت های بعد از عمل بستگی دارد.
فرآیند بهبود طبیعی زخم
فرآیند بهبود زخم ابدومینوپلاستی یک مسیر طبیعی و قابل پیش بینی است که در چندین مرحله اتفاق می افتد. بلافاصله پس از جراحی، زخم حالت التهابی دارد و رنگ قرمز تا بنفش پیدا می کند. طی هفته های اول، بدن شروع به ترمیم زخم کرده و بافت جدید تشکیل می دهد. در این مرحله، زخم ممکن است کمی برجسته و سفت باشد. پس از یک ماه، قرمزی تدریجاً کاهش یافته و زخم شروع به صاف شدن می کند. طی ماه های دوم تا ششم، رنگ زخم از قرمز به صورتی و سپس به رنگ نزدیک به پوست طبیعی تغییر می کند. فرآیند کامل بهبود تا ۱۸ ماه ادامه دارد و در نهایت، زخم به شکل خطی کم رنگ در می آید. سرعت این فرآیند تحت تأثیر عوامل مختلفی مانند سن، نوع پوست، تغذیه، ورزش و مراقبت های روزانه قرار دارد.
مراحل ترمیم بافت پوست
ترمیم بافت پوست پس از ابدومینوپلاستی در سه مرحله اصلی انجام می شود که هر کدام ویژگی های خاص خود را دارند. مرحله اول، التهاب نامیده می شود که بلافاصله پس از جراحی آغاز شده و تا یک هفته ادامه دارد. در این مرحله، گردش خون در ناحیه افزایش یافته، تورم و قرمزی ایجاد می شود و سلول های دفاعی برای پاک سازی ناحیه فعال می شوند. مرحله دوم، تکثیر سلولی نام دارد که از هفته دوم شروع شده و تا چند ماه ادامه می یابد. در این مرحله، سلول های جدید تولید شده و کلاژن سازی آغاز می شود تا زخم پر و محکم شود. مرحله سوم، بازسازی و بلوغ اسکار است که می تواند تا دو سال طول بکشد. در این مرحله، بافت اسکار قوی تر شده، کلاژن های اضافی برداشته شده و ظاهر نهایی زخم شکل می گیرد. درک این مراحل برای انتظارات واقع بینانه از روند بهبود بسیار مهم است.

مرحله به مرحله ترمیم بافت پوست
مرحله التهاب
مرحله التهاب اولین واکنش بدن به برش جراحی است که بلافاصله پس از عمل ابدومینوپلاستی آغاز می شود و معمولاً تا یک هفته طول می کشد. در این مرحله، بدن با افزایش جریان خون به ناحیه زخم، سلول های دفاعی را فعال کرده و عوامل التهابی آزاد می کند. علائم این مرحله شامل قرمزی، تورم، گرمی و درد خفیف در اطراف زخم است که کاملاً طبیعی بوده و نشانه شروع ترمیم است. سیستم ایمنی در این مرحله باکتری ها و بافت های آسیب دیده را پاک سازی می کند تا زمینه را برای ساخت بافت جدید فراهم کند. کنترل تورم از طریق راه رفتن ملایم و کاهش مصرف نمک در رژیم غذایی، به کاهش ناراحتی و تسریع روند بهبود کمک می کند.
مرحله تکثیر سلولی
مرحله تکثیر سلولی از هفته دوم بعد از جراحی آغاز شده و ممکن است تا چند ماه ادامه یابد. در این فاز، بدن به شدت مشغول ساخت بافت جدید است و فیبروبلاست ها شروع به تولید کلاژن و الاستین می کنند تا فضای خالی زخم پر شود. رگ های خونی جدیدی نیز شکل می گیرند تا اکسیژن و مواد مغذی را به ناحیه برسانند. زخم در این مرحله ممکن است کمی برجسته، سفت و حتی خارش دار باشد که همه این علائم نشان دهنده فعالیت شدید ترمیمی است. استفاده از کرم های سیلیکونی و ژل های ترمیم کننده در این دوره بسیار مؤثر است چرا که به هدایت کلاژن سازی کمک کرده و از تشکیل اسکار برجسته جلوگیری می کند.
مرحله بازسازی
مرحله بازسازی طولانی ترین فاز بهبود زخم است که از ماه سوم شروع شده و می تواند تا دو سال یا بیشتر ادامه داشته باشد. در این مرحله، بافت اسکار به تدریج بلوغ یافته، کلاژن های اضافی و نامنظم تجزیه شده و ساختار بافت سازمان یافته تر می شود. رنگ زخم از قرمز یا صورتی به رنگ نزدیک به پوست طبیعی تغییر کرده و برجستگی آن کاهش می یابد. در نهایت، زخم به صورت خطی کم رنگ و صاف در می آید. این فرآیند نیازمند صبر و مراقبت مداوم است. استفاده از لیزر درمانی، کرم های حاوی رتینوئید و ویتامین C در این مرحله می تواند کیفیت نهایی اسکار را بهبود بخشیده و ظاهر آن را مطلوب تر کند.
عوامل مؤثر بر بهبود زخم
بهبود زخم ابدومینوپلاستی تحت تأثیر عوامل متعددی قرار می گیرد که برخی قابل کنترل و برخی غیرقابل تغییر هستند. مهم ترین عوامل شامل نوع و ضخامت پوست، سن بیمار، وضعیت ژنتیکی، مهارت جراح، و مراقبت های پس از عمل است. عادات زندگی نیز نقش بسزایی دارند؛ سیگار کشیدن جریان خون را مختل کرده و ریسک نکروز بافت را افزایش می دهد، در حالی که تغذیه مناسب و مصرف کافی پروتئین، ویتامین C و روی به تسریع ترمیم کمک می کند. بیماری های زمینه ای مانند دیابت، فشار خون و اختلالات کلاژن سازی نیز بر روند بهبود تأثیر گذارند. محیط زندگی، میزان تحرک، کنترل استرس و پیروی از دستورات پزشک در نهایت تعیین کننده کیفیت نهایی اسکار خواهد بود. درک این عوامل به انتظارات واقع بینانه و برنامه ریزی مناسب برای مراقبت کمک می کند.
| عامل | تأثیر مثبت | تأثیر منفی |
|---|---|---|
| سن بیمار | زیر 35 سال – تولید کلاژن بالا | بالای 50 سال – کاهش انعطاف پوست |
| مصرف سیگار | ترک کامل 4 هفته قبل از عمل | مصرف روزانه – کاهش 50% اکسیژن رسانی |
| وضعیت تغذیه | پروتئین، ویتامین C، روی کافی | کمبود مواد مغذی و کم آبی |
| بیماریهای زمینهای | کنترل قند خون و فشار خون | دیابت و بیماری عروقی کنترل نشده |
| مراقبت بعد از عمل | پانسمان منظم و کرم تخصصی | عدم رعایت بهداشت زخم |
| قرارگیری در معرض آفتاب | ضد آفتاب SPF 50+ روزانه | تابش مستقیم نور خورشید |
| فعالیت بدنی | استراحت 6 هفته و حرکت تدریجی | ورزش سنگین و بلند کردن وزنه |
| ژنتیک و سابقه خانوادگی | عدم سابقه اسکار در خانواده | سابقه اسکار هیپرتروفیک یا کلوئید |
نقش نوع پوست در ترمیم
نوع پوست یکی از مهم ترین عوامل تعیین کننده نحوه بهبود زخم ابدومینوپلاستی است که بر سرعت ترمیم و ظاهر نهایی اسکار تأثیر مستقیم دارد. پوست های ضخیم و چرب معمولاً بهتر ترمیم شده و اسکار کم رنگ تری ایجاد می کنند، در حالی که پوست های نازک و خشک مستعد تشکیل اسکار برجسته و قرمز هستند. افراد با پوست تیره نیز ممکن است دچار هیپرپیگمنتاسیون یا هیپوپیگمنتاسیون شوند که نیازمند مراقبت ویژه و استفاده از ضد آفتاب قوی است. کشش پذیری طبیعی پوست نیز مهم است؛ پوست هایی که الاستیسیته بالایی دارند، زخم بهتری ایجاد می کنند. میزان کلاژن و الاستین موجود در پوست که با سن کاهش می یابد، بر سرعت ترمیم و کیفیت نهایی اسکار تأثیر دارد. شناخت نوع پوست به انتخاب روش مراقبت مناسب و انتظارات واقع بینانه کمک می کند.
تأثیر سن و ژنتیک
سن و ژنتیک دو عامل غیرقابل تغییر هستند که نقش کلیدی در نحوه بهبود زخم ابدومینوپلاستی ایفا می کنند. با افزایش سن، تولید کلاژن و الاستین کاهش یافته، گردش خون آهسته تر شده و فرآیند ترمیم طولانی تر می شود. افراد جوان معمولاً ترمیم سریع تری دارند اما ممکن است دچار اسکار برجسته تر شوند، در حالی که افراد مسن تر زخم صاف تری دارند ولی فرآیند بهبود آن ها آهسته تر است. ژنتیک نیز تعیین کننده نوع واکنش پوست به زخم است؛ برخی افراد ژن هایی دارند که باعث تولید کلاژن بیش از حد و تشکیل کلوئید می شود، در حالی که برخی دیگر مستعد اسکار آتروفیک هستند. سابقه خانوادگی اسکار غیرطبیعی، نژاد، و حتی گروه خون می تواند بر نحوه بهبود تأثیر گذارد. آگاهی از این عوامل به برنامه ریزی مناسب پیش گیری و درمان کمک می کند.
اهمیت مهارت جراح
مهارت و تجربه جراح مهم ترین عامل قابل کنترل در تعیین کیفیت نهایی زخم ابدومینوپلاستی است که تأثیر مستقیمی بر ظاهر اسکار دارد. جراح ماهر با انتخاب مکان مناسب برش، رعایت خطوط طبیعی بدن، و استفاده از تکنیک های دقیق برش، شانس تشکیل اسکار زیبا را به حداکثر می رساند. روش بخیه زدن نیز بسیار مهم است؛ استفاده از نخ های مناسب، تنظیم فشار بخیه، و تکنیک لایه به لایه بستن زخم همگی بر نتیجه نهایی تأثیر دارند. جراحان مجرب مانند دکتر رادان که در تکنیک های پیشرفته برش و بخیه تخصص دارند، معمولاً اسکار کم رنگ تر و قابل قبول تری ایجاد می کنند. انتخاب جراح با سابقه موفق، آشنایی با جدیدترین روش ها، و تجربه کافی در ابدومینوپلاستی، اولین و مهم ترین قدم برای دستیابی به نتیجه مطلوب است.
مراقبت های قبل از عمل
مراقبت های قبل از عمل ابدومینوپلاستی نقش تعیین کننده ای در کاهش عوارض و بهبود سریع تر زخم دارد. این مراقبت ها معمولاً چند هفته قبل از جراحی آغاز می شود و شامل تغییرات اساسی در سبک زندگی است. مهم ترین اقدام، ترک کامل سیگار حداقل ۶ هفته قبل از عمل است چرا که سیگار جریان خون را مختل کرده و خطر نکروز بافت را تا ۱۲ برابر افزایش می دهد. مصرف الکل نیز باید قطع شود زیرا بر روند بهبود و عملکرد کبد تأثیر منفی دارد. کنترل بیماری های زمینه ای مانند دیابت و فشار خون ضروری است تا بدن در بهترین وضعیت برای جراحی قرار گیرد. قطع مصرف داروهای ضد انعقاد و کورتیکواستروئیدها با مشورت پزشک، انجام آزمایشات خون کامل، و رسیدن به وزن ایده آل نیز از الزامات این دوره است. آماده سازی روانی و مطالعه درباره دوره نقاهت نیز به کاهش استرس و انتظارات واقع بینانه کمک می کند.
آماده سازی بدن برای جراحی
آماده سازی بدن برای جراحی ابدومینوپلاستی فرآیندی چند بعدی است که به بهینه سازی شرایط فیزیکی و افزایش شانس بهبود سریع کمک می کند:
• تغذیه مناسب:
- افزایش مصرف پروتئین (گوشت قرمز، ماهی، مرغ، تخم مرغ، لبنیات) برای ترمیم و بازسازی بافت آسیب دیده و تسریع التیام زخم
- مصرف کافی ویتامین C از طریق مرکبات، توت فرنگی، کیوی و فلفل دلمه ای برای تحریک کلاژن سازی و تقویت سیستم ایمنی
- دریافت روی از آجیل، دانه ها، حبوبات و غلات کامل که در فرآیند تقسیم سلولی و ترمیم بافت نقش دارد
- هیدراتاسیون کافی با نوشیدن حداقل ۸ تا ۱۰ لیوان آب برای انعطاف پوست و دفع سموم
• فعالیت بدنی منظم:
- ورزش های هوازی ملایم مانند پیاده روی، شنا یا دوچرخه سواری برای تقویت قلب، بهبود گردش خون و افزایش اکسیژن رسانی به بافت ها
- تمرینات تقویتی و کششی برای آماده سازی عضلات شکم و کاهش درد بعد از عمل
- پرهیز از ورزش های سنگین و فشار زیاد به ناحیه شکم یک هفته قبل از جراحی
• مدیریت وزن:
- رسیدن به وزن پایدار و نزدیک به BMI ایده آل (۱۸.۵ تا ۲۴.۹) چرا که نوسانات وزن بعد از عمل باعث کاهش کیفیت نتیجه می شود
- اجتناب از رژیم های غذایی سریع و شدید که به بدن آسیب رسانده و ذخایر تغذیه ای را کاهش می دهد
• آماده سازی پوست:
- مرطوب نگه داشتن پوست با کرم های حاوی هیالورونیک اسید و گلیسیرین برای افزایش کشش پذیری و انعطاف
- استفاده روزانه از ضد آفتاب SPF 30 یا بالاتر برای محافظت از پوست و جلوگیری از آسیب های ناشی از اشعه UV
• مدیریت استرس:
- تکنیک های آرام سازی، تنفس عمیق، یوگا و مدیتیشن برای کاهش کورتیزول و بهبود پاسخ ایمنی بدن
- خواب کافی و با کیفیت ۷ تا ۸ ساعت در شب که در آن هورمون رشد ترشح شده و ترمیم بافت انجام می شود
این آماده سازی ها بدن را از نظر متابولیکی، ایمنی و فیزیکی برای پاسخ بهینه به جراحی و شروع سریع روند بهبود آماده می کند و خطر عوارض را به حداقل می رساند.
مراقبت های اولیه بعد از عمل
مراقبت های اولیه بعد از عمل ابدومینوپلاستی در دو هفته نخست بسیار حساس و تعیین کننده است و می تواند تأثیر مستقیم بر کیفیت نهایی جای زخم داشته باشد. در این دوره بدن در مرحله التهابی ترمیم قرار دارد و هرگونه بی توجهی ممکن است منجر به عفونت، باز شدن بخیه ها یا تشکیل اسکار هیپرتروفیک شود. اولین قدم، رعایت دقیق دستورالعمل های پزشک درباره زمان بندی تعویض پانسمان و شستشوی زخم است. معمولاً در ۲۴ تا ۴۸ ساعت اول پانسمان اولیه نباید برداشته شود مگر با تأیید جراح. خوابیدن با بالا بودن سر تخت به زاویه ۳۰ درجه و استفاده از بالش زیر زانوها برای کاهش کشش ناحیه شکم ضروری است. پرهیز کامل از بلند کردن اجسام سنگین تر از ۲ کیلوگرم، خم شدن شدید و فعالیت های فیزیکی سنگین تا ۶ هفته الزامی است. مصرف منظم آنتی بیوتیک های تجویز شده، مسکن ها و داروهای ضد التهاب طبق برنامه باعث پیشگیری از عفونت و کنترل درد می شود. نظارت روزانه بر علائم هشدار دهنده مانند تب بالای ۳۸ درجه، تورم غیرعادی، قرمزی شدید، ترشح چرکی یا بوی نامطبوع از زخم ضروری است و باید فوراً به پزشک اطلاع داده شود.
نگهداری از محل برش
نگهداری صحیح از محل برش در روزهای اولیه بعد از ابدومینوپلاستی بیشترین نقش را در پیشگیری از عفونت و تشکیل جای زخم ناخواسته دارد. پانسمان اولیه که توسط جراح انجام می شود باید تا زمان مشخص شده دست نخورده باید بماند و معمولاً این زمان بین ۲۴ تا ۷۲ ساعت است. بعد از برداشتن پانسمان نخست، استفاده از پانسمان استریل و غیرچسبنده که اجازه تنفس پوست را می دهد توصیه می شود. باید از چسب های حساسیت زا و پارچه های پشمی که ممکن است باعث تحریک شوند اجتناب کرد. تعویض روزانه پانسمان با دست های کاملاً شسته شده یا دستکش استریل الزامی است. محل برش نباید در معرض رطوبت زیاد، عرق یا آب استخر و جکوزی قرار گیرد زیرا محیط مرطوب بستر مناسبی برای رشد باکتری هاست. استفاده از لباس های گشاد و پنبه ای که اصطکاک کمتری با زخم دارند کمک می کند تا فشار اضافی به ناحیه عمل وارد نشود. جراحان معمولاً توصیه می کنند تا هفته دوم یا سوم از دوش گرفتن خودداری شود یا فقط با حفاظت کامل از محل برش این کار انجام شود.
تمیز کردن صحیح زخم
تمیز کردن زخم بعد از ابدومینوپلاستی باید با دقت فراوان و طبق دستورالعمل دقیق جراح صورت گیرد تا از آلودگی و عفونت پیشگیری شود. معمولاً از هفته دوم به بعد و پس از برداشته شدن پانسمان اولیه، شستشوی ملایم محل برش مجاز است. برای این منظور باید از آب ولرم و صابون ضد باکتری ملایم بدون عطر استفاده کرد و هرگز نباید زخم را با فشار زیاد یا اسفنج خشن مالید. حرکات باید به صورت ضربه ای ملایم و از مرکز زخم به سمت بیرون باشد تا مواد آلوده به داخل برش نفوذ نکنند. بعد از شستشو، زخم را با حوله تمیز و نرم به آرامی خشک کنید نه اینکه بمالید. محلول های ضدعفونی کننده مانند بتادین یا الکل نباید بدون تجویز پزشک استفاده شوند چون ممکن است به بافت در حال ترمیم آسیب بزنند و روند بهبود را کند کنند. برخی جراحان استفاده از سرم فیزیولوژی استریل را برای شستشوی زخم توصیه می کنند. بعد از تمیز کردن، اگر پزشک دستور داده باید یک لایه نازک از پماد آنتی بیوتیک تجویز شده روی زخم بزنید و سپس پانسمان تمیز و استریل بچسبانید. این فرآیند باید روزانه یا طبق برنامه پزشک تکرار شود.
روش های خانگی درمان زخم
روش های خانگی برای بهبود جای زخم ابدومینوپلاستی می تواند مکمل مؤثری برای درمان های پزشکی باشد اما باید با احتیاط و در زمان مناسب استفاده شود. این روش ها معمولاً از هفته چهارم به بعد که زخم به طور کامل بسته شده و مرحله التهابی پایان یافته، قابل استفاده هستند. یکی از مهم ترین اقدامات خانگی، ماساژ ملایم ناحیه اسکار با روغن های طبیعی مانند روغن ویتامین E، آلوئه ورا یا روغن رزهیپ است که به افزایش گردش خون، نرم شدن بافت و کاهش سفتی کمک می کند. استفاده از ژل سیلیکون خانگی که در داروخانه ها موجود است نیز می تواند رطوبت پوست را حفظ کرده و از تشکیل اسکار برجسته جلوگیری کند. حفظ رطوبت کافی بدن با نوشیدن آب فراوان، مصرف غذاهای غنی از آنتی اکسیدان مانند میوه های قرمز و سبزیجات برگ سبز، و اجتناب از قرار گرفتن مستقیم در معرض نور خورشید از دیگر اقدامات حیاتی هستند. پرهیز از خراشیدن یا دستکاری زخم، استفاده از لباس های نرم و راحت، و کنترل استرس از طریق مدیتیشن و یوگا نیز در تسریع روند بهبود نقش دارند.
استفاده از کمپرس سرد: استفاده از کمپرس سرد در ۷۲ ساعت اول بعد از ابدومینوپلاستی یکی از مؤثرترین روش های خانگی برای کنترل تورم و التهاب است. کمپرس سرد باید فقط در ۳ روز نخست استفاده شود و از هفته دوم به بعد به کمپرس گرم تغییر یابد. کیسه یخ یا پک ژل سرد را داخل حوله نازک پنبه ای بپیچید و به مدت ۱۵ تا ۲۰ دقیقه روی ناحیه اطراف زخم قرار دهید نه مستقیماً روی برش. این عمل را هر ۲ تا ۳ ساعت تکرار کنید تا تورم به حداقل برسد. کمپرس سرد با انقباض عروق خونی از تجمع مایعات جلوگیری کرده و کبودی را کاهش می دهد. هرگز یخ را مستقیماً روی پوست نگذارید چون سوختگی سرمایی و آسیب بافتی ایجاد می کند و روند بهبود را مختل می سازد.
حفظ رطوبت پوست: حفظ رطوبت کافی پوست نقش حیاتی در کیفیت ترمیم و پیشگیری از اسکار ناهموار دارد. نوشیدن حداقل ۸ لیوان آب در روز برای تأمین رطوبت سلول های پوست ضروری است و به بهبود کشش پذیری بافت کمک می کند. از هفته سوم به بعد استفاده از کرم های حاوی هیالورونیک اسید، گلیسیرین یا سرامید دو بار در روز توصیه می شود تا عمق هیدراتاسیون افزایش یابد. ژل آلوئه ورا خالص به دلیل خواص ضد التهابی و ترمیم کننده گزینه ایده آل برای پوست حساس محسوب می شود. کرم های حاوی الکل، عطر یا مواد شیمیایی تحریک کننده باید اجتناب شوند چون ممکن است واکنش های التهابی ایجاد کنند. همیشه قبل از استفاده از هر محصول جدید با پزشک مشورت کنید تا واکنش های حساسیت زا رخ ندهد.
ماساژ درمانی: ماساژ درمانی از هفته ششم به بعد می تواند کیفیت اسکار را به طور چشمگیری بهبود بخشد و انعطاف پذیری بافت را افزایش دهد. این روش فقط بعد از بسته شدن کامل زخم و محکم شدن بخیه ها مجاز است تا باز شدن برش رخ ندهد. با انگشتان تمیز و خشک، حرکات دایره ای ملایم با فشار متوسط روی محل اسکار انجام دهید تا جریان خون بهبود یابد. روغن های طبیعی مانند ویتامین E، روغن نارگیل یا رزهیپ در حین ماساژ به جذب بهتر و تغذیه عمیق پوست کمک می کنند. هر جلسه ماساژ ۵ تا ۱۰ دقیقه باشد و روزی ۲ تا ۳ بار تکرار شود تا بافت فیبری اضافی شکسته و از چسبندگی لایه های پوست جلوگیری شود. اگر درد یا تحریک احساس کردید فوراً متوقف شوید.
روغن های طبیعی مفید
استفاده از روغن های طبیعی از هفته چهارم به بعد می تواند فرآیند ترمیم را تسریع کرده و ظاهر اسکار را به طور چشمگیری بهبود بخشد. این روغن ها با نفوذ عمیق در لایه های پوست، تغذیه کافی برای سلول های در حال ترمیم فراهم می کنند و از خشکی و پوسته پوسته شدن جلوگیری می کنند. انتخاب روغن مناسب بسته به نوع پوست و حساسیت فردی متفاوت است و باید با دقت صورت گیرد. روغن های طبیعی خالص و ارگانیک بدون مواد افزودنی شیمیایی بهترین گزینه برای پوست آسیب دیده محسوب می شوند. همیشه قبل از استفاده وسیع، تست حساسیت روی ناحیه کوچکی از پوست انجام دهید تا واکنش آلرژیک رخ ندهد و مطمئن شوید محصول با پوست شما سازگار است.
ویتامین E: یکی از قوی ترین آنتی اکسیدان های طبیعی است که در ترمیم زخم و بهبود کیفیت اسکار نقش حیاتی ایفا می کند و با خنثی کردن رادیکال های آزاد از آسیب اکسیداتیو به سلول ها جلوگیری کرده و فرآیند تولید کلاژن را تحریک می کند. کپسول های ژل ویتامین E را بشکنید و محتوای آن را مستقیماً روی زخم بسته شده بمالید تا جذب عمیق صورت گیرد و مصرف روزانه دو بار باعث نرم شدن بافت اسکار و کاهش برجستگی می شود.
آلوئه ورا: ژل آلوئه ورا خالص با خواص ضد التهابی و ترمیم کننده قوی حاوی پلی ساکاریدها و آنتراکینون هاست که التیام بافت را سرعت می بخشند و از عفونت جلوگیری می کنند. ژل تازه استخراج شده از برگ آلوئه ورا یا محصولات ارگانیک بدون مواد افزودنی را روزی سه بار روی محل زخم بمالید تا رطوبت کافی تأمین شود و احساس سوزش یا تحریک کاهش یابد.
روغن نارگیل: روغن نارگیل سرد فشرده با ترکیبات ضد میکروبی و ضد قارچی طبیعی مانند اسید لوریک محافظت قوی در برابر عفونت فراهم می کند و با نفوذ عمیق در لایه های پوست رطوبت طولانی مدت تأمین کرده و از خشکی و ترک خوردگی زخم جلوگیری می کند. این روغن را با حرکات دایره ای ملایم دو بار در روز ماساژ دهید تا جذب کامل صورت گیرد و بافت اسکار نرم و انعطاف پذیر بماند. همیشه قبل از استفاده وسیع تست حساسیت روی ناحیه کوچکی از پوست انجام دهید تا واکنش آلرژیک رخ ندهد و مطمئن شوید محصول با پوست شما سازگار است.
کرم های تخصصی ترمیم زخم
استفاده از کرم های تخصصی ترمیم زخم از هفته سوم به بعد می تواند کیفیت بهبودی را به طور قابل توجهی ارتقا دهد و ظاهر نهایی اسکار را بهبود بخشد. این محصولات با فرمولاسیون علمی و بالینی طراحی شده اند تا مراحل التیام را تسریع کرده و از تشکیل اسکار هیپرتروفیک جلوگیری کنند. انتخاب کرم مناسب باید بر اساس مشاوره پزشک و با توجه به نوع پوست و وضعیت زخم صورت گیرد. کرم های تخصصی شامل ترکیبات فعال مانند سیلیکون، پانتنول، ویتامین C و هیدروکینون هستند که هر کدام نقش خاصی در فرآیند ترمیم ایفا می کنند. استفاده منظم و مداوم از این محصولات طبق دستور پزشک کلید موفقیت در کاهش اسکار و بازگشت پوست به حالت طبیعی است و نباید خودسرانه قطع شود. برخی از این کرم ها خواص ضد التهابی دارند و برخی دیگر روی روشن کردن رنگ اسکار تمرکز می کنند. ترکیب چند نوع کرم تخصصی با هم می تواند نتیجه بهتری داشته باشد اما باید حتماً با نظر پزشک متخصص پوست انجام شود تا تداخل دارویی یا عوارض جانبی رخ ندهد.

کرم های سیلیکونی: کرم ها و ژل های سیلیکونی استاندارد طلایی درمان اسکار محسوب می شوند و با ایجاد لایه محافظ روی زخم، رطوبت و فشار مناسب برای بهبود بهینه فراهم می کنند. این محصولات با کاهش تولید کلاژن بیش از حد از تشکیل اسکار برجسته و ضخیم جلوگیری کرده و بافت را نرم و صاف نگه می دارند. استفاده از کرم های سیلیکونی باید از هفته سوم بعد از عمل شروع شود و حداقل سه تا شش ماه به صورت روزانه ادامه یابد. این محصولات را دو بار در روز به صورت لایه نازک روی زخم بسته شده بمالید و صبر کنید تا کاملاً جذب شوند. از محصولات معتبر این دسته می توان به ژل استراتامد و ژل رژواسیل اشاره کرد که هر دو با فرمولاسیون پیشرفته خود التیام اسکار را تسریع می کنند. کرم های سیلیکونی برای تمام انواع پوست مناسب هستند و عوارض جانبی کمی دارند و حتی می توان آن ها را روی پوست های حساس استفاده کرد.
کرم های حاوی پانتنول: پانتنول یا پرو ویتامین B5 ماده ای ترمیم کننده و مرطوب کننده قوی است که در بسیاری از کرم های درمان زخم استفاده می شود. این ترکیب با تبدیل شدن به اسید پانتوتنیک در پوست، فرآیند تکثیر سلولی را تسریع کرده و تولید فیبروبلاست ها را افزایش می دهد. کرم های حاوی پانتنول خواص ضد التهابی دارند و قرمزی، تورم و تحریک پوست را کاهش می دهند. این محصولات برای پوست های حساس و آسیب دیده ایده آل هستند و می توانند از هفته دوم بعد از عمل استفاده شوند. محصولاتی مانند سیکالفیت آون و پماد آلفا از محبوب ترین کرم های حاوی پانتنول هستند که با غلظت بالای این ماده مؤثر فرآیند بهبود را تسریع می کنند. پانتنول با تقویت سد محافظ پوست از عفونت جلوگیری کرده و رطوبت طولانی مدت تأمین می کند.
کرم های روشن کننده: استفاده از کرم های روشن کننده از ماه سوم به بعد می تواند هیپرپیگمانتاسیون و تیرگی اسکار را کاهش دهد و رنگ پوست را یکنواخت کند. این محصولات حاوی ترکیبات فعالی هستند که تولید ملانین را مهار کرده و لکه های تیره را روشن می کنند. کرم های روشن کننده باید فقط بعد از بسته شدن کامل زخم و با تجویز پزشک استفاده شوند چون ممکن است برای پوست تازه ترمیم شده تحریک کننده باشند. این محصولات را فقط شب قبل از خواب استفاده کنید و حتماً صبح از ضد آفتاب با SPF بالا استفاده نمایید. محصولات حاوی ویتامین C و کرم های هیدروکینون از مؤثرترین گزینه های روشن کننده برای درمان تیرگی اسکار هستند که هر کدام با مکانیسم های خاص خود رنگ دانه پوست را روشن می کنند. کرم های روشن کننده نیاز به استفاده طولانی مدت دارند و نتیجه معمولاً بعد از سه تا شش ماه مشهود می شود.
درمانهای پزشکی حرفهای
درمانهای پزشکی حرفهای نمایانگر اوج دقت و دانش در اصلاح، بازسازی و ترمیم بافتهای آسیب دیده یا پیر شدهی پوست است. هنگامی که راه حلهای خانگی یا محصولات بدون نسخه به سطح زیرین درم نمیرسند، متخصصان با ابزارهای پیشرفتهای همچون لیزرهای فرکشنال، تزریقهای عمقی، و روشهای جراحی ترمیمی وارد عمل میشوند. این مداخلات نه تنها هدفمندتر هستند، بلکه توسط پروتکلهای سختگیرانهی پزشکی پشتیبانی میشوند تا ریسک عوارض جانبی ناخواسته به حداقل رسیده و اثربخشی درمان به حداکثر ممکن برسد. کلید موفقیت در این مرحله، تشخیص صحیح ماهیت دقیق ضایعه، مانند عمق فیبروز اسکار یا الگوی آسیب خورشیدی، و انتخاب یک برنامه ی درمانی کاملاً شخصی سازی شده و چندوجهی است. این سطح از مراقبت، مسیر جدیدی برای بازیابی کیفیت پوست و بالا بردن اعتماد به نفس بیمار ترسیم میکند. (۱۴۰ کلمه)
لیزر درمانی
استفاده از فناوری لیزر در حوزه ی پوست و زیبایی انقلابی در روشهای غیر تهاجمی ایجاد کرده است. این تکنیک بر اصل فوتوترمولیز انتخابی بنا شده، جایی که نور لیزر با طول موج مشخص، به طور دقیق جذب کروموفورهای هدف، مانند ملانین در لکهها یا هموگلوبین در عروق، میشود. انرژی حرارتی آزاد شده باعث تخریب کنترل شده ی بافت آسیب دیده میشود، در حالی که بافت اطراف سالم میماند. در درمان اسکار، لیزر فرکشنال با ایجاد هزاران ناحیه ی تخریب میکروسکوپی، بازسازی کلاژن را تحریک کرده و بافت فیبروتیک را نرم میکند. انتخاب دستگاه و تنظیمات دقیق توان، متناسب با عمق ضایعه و فنوتیپ پوست، از اصول اساسی یک لیزر درمانی موفق و کارآمد است. (۱۰۰ کلمه)
انواع لیزر مناسب
لیزر فرکشنال دی اکسید کربن (CO2)
لیزر فرکشنال اربیوم (Er:YAG)
لیزرهای کیو سوئیچ (Q-Switched)
لیزر پالس دای (PDL)
لیزر ان دی یاگ (Nd:YAG)
تزریق استروئید
تزریق کورتیکواستروئیدهای هدفمند به قلب ضایعه، یک راهکار مداخلهای و قاطع در مقابله با اسکارهای سرکش و برجسته، به ویژه کلوئیدها و نمونههای هایپرتروفیک پس از ابدومینوپلاستی است. این روش پزشکی بر اساس اصل قدرتمند کاهش التهاب فیبروتیک عمل میکند؛ ماده ی دارویی مستقیماً فعالیت بیش از حد سلولهای کلاژن ساز را مهار کرده و رگ سازی نابه جای ایجاد شده در اسکار را کاهش میدهد. این فرایند بیولوژیکی، به مرور زمان، توده ی سفت و قرمز اسکار را نرم، مسطح و کم رنگ میکند. تزریق متناوب و زیر نظر پزشک، مؤثرترین ابزار برای بازگرداندن زیبایی خط برش و جلوگیری از بدتر شدن بافت است، که اغلب در کنار لیزر درمانی به کار گرفته میشود.
عوارض احتمالی
اگرچه تزریق استروئید مؤثر است، اما نیازمند دقت فراوان است. عوارض جانبی شامل روشن شدن بیش از حد پوست اطراف اسکار (هیپوپیگمانتاسیون)، ایجاد فرورفتگی یا نازک شدن موضعی بافت (آتروفی)، و در مواردی نادر، نمایان شدن مویرگهای سطحی است. تخصص پزشک در تنظیم دوز و عمق تزریق، عامل اصلی در به حداقل رساندن این خطرات جانبی است و باید با احتیاط کامل صورت پذیرد
میکرونیدلینگ
میکرونیدلینگ، که با نام درمان القایی کلاژن نیز شناخته میشود، یک روش درمانی کم تهاجمی است که با استفاده از سوزنهای بسیار ریز، هزاران کانال میکرو به صورت کنترل شده در لایه ی درم ایجاد میکند. این زخمهای کوچک، بدون آسیب جدی به اپیدرم، یک واکنش ترمیم طبیعی را در پوست تحریک میکنند که منجر به افزایش تولید کلاژن و الاستین جدید میشود. در درمان زخم ابدومینوپلاستی، میکرونیدلینگ به ویژه برای بهبود بافت و رنگ اسکار، کاهش عمق و سفتی آن و همچنین افزایش جذب موضعی کرمهای درمانی مفید است. این روش با بازسازی ساختار پوست، به محو شدن تدریجی اسکار کمک میکند.
جراحی ترمیمی زخم
جراحی ترمیمی اسکار، آخرین خط دفاعی و راه حل نهایی برای اسکارهایی است که به درمانهای غیر تهاجمی یا تزریقی پاسخ ندادهاند، یا در مواردی که نقص ظاهری شدید (مانند اسکار پهن، نامنظم یا غیر خطی) وجود دارد. این روش شامل برداشتن کامل بافت اسکار قدیمی و بخیه زدن مجدد زخم با تکنیکهای جراحی پلاستیک پیشرفته برای به حداقل رساندن کشش و ایجاد یک خط برش تمیزتر است. گاهی اوقات از تکنیکهایی مانند زد پلاستی یا دابلیو پلاستی برای تغییر جهت اسکار استفاده میشود تا با خطوط طبیعی پوست هم راستا شود و کمتر جلب توجه کند.
زمانبندی بهبودی کامل
فرایند بهبودی پس از ابدومینوپلاستی یک مسیر چند مرحلهای است که نیازمند صبر و واقع بینی است. بهبودی اولیه (Early Recovery) که شامل کاهش درد و رفع تورم شدید است، معمولاً دو تا چهار هفته به طول میانجامد. در این فاز، بیمار به تدریج قادر به بازگشت به فعالیتهای سبک روزانه است. با این حال، ترمیم داخلی زخم و فاز بلوغ اسکار یک پروسه ی بسیار طولانیتر است. اسکار تا شش ماه همچنان فعال بوده و قرمزی یا برجستگیهای اولیه را نشان میدهد. بهبودی کامل و نهایی که در آن اسکار به رنگ کم رنگ (تقریباً هم رنگ پوست) و نرمی نهایی خود میرسد، معمولاً بین دوازده تا هجده ماه طول میکشد. درک این زمان بندی طولانی برای تنظیم انتظارات بیمار و تعهد به پروتکلهای درمانی مداوم (مانند استفاده از سیلیکون) حیاتی است
رفع زخم باز شده یا عفونی
پیگیری دقیق دستورالعملهای پس از جراحی، کلید پیشگیری از عوارض جدی نظیر دِهیسانس (باز شدن زخم) یا عفونت موضعی و سیستمیک است؛ اما بروز چنین مشکلاتی نیز غیر ممکن نیست. زخم باز شده یا دچار عفونت، یک موقعیت پزشکی حاد است که نیازمند توجه فوری و پروتکل درمانی تهاجمیتر از مراقبتهای معمول است. مدیریت این نوع زخمها با هدف اولیه ی کنترل آلودگی، تخلیه ی ترشحات و جلوگیری از گسترش باکتری آغاز میشود. فرآیند درمان شامل شست وشوی تخصصی زخم، دبریدمان بافتهای مرده در صورت لزوم، و در اغلب موارد، شروع درمان آنتیبیوتیکی قوی بر اساس کشت باکتری است. مهمترین اصل در این مرحله، آماده سازی بستر زخم برای ترمیم ثانویه یا بخیه ی مجدد است تا بهبودی با حداقل اسکار صورت پذیرد. بیمار باید بدون تأخیر با تیم جراحی تماس بگیرد. در برخی موارد، متخصص زخم تشخیص میدهد که زخم نیاز به برداشتن بافت مرده و بخیه زدن مجدد زخم ها دارد تا زمینه را برای یک فرآیند ترمیمی مناسب ایجاد کند. هرچه درمان زخم ابدومینوپلاستی را به تاخیر بیندازید، خطر ایجاد عفونت بیشتر میشود و بعدها ممکن است درمان این زخم ها بسیار دشوارتر باشد. عفونت زخم ابدومینوپلاستی عارضه شایع پس از جراحی نمیباشد. با این حال، بیماران باید همیشه از توصیه های جراح پیروی کنند تا از این مورد جلوگیری شود.
علل باز شدن زخم (دِهیسانس)
باز شدن جزئی یا کامل زخم (دِهیسانس) معمولاً نتیجه ی ترکیبی از عوامل مکانیکی و بیولوژیکی است که سد محافظتی بخیه را شکسته است. اصلیترین عامل مکانیکی، فشار یا کشش بیش از حد بر خط بخیه است، که اغلب در نتیجه ی فعالیتهای فیزیکی سنگین، سرفه ی شدید یا فشار داخلی شکم رخ میدهد. از سوی دیگر، دلایل بیولوژیکی شامل عفونت کنترل نشده، تغذیه ی نامناسب (کمبود پروتئین و ویتامین C) یا بیماریهای زمینهای مانند دیابت یا مصرف دخانیات است که جریان خون به حاشیه ی زخم را کاهش داده و توانایی بدن برای سنتز کلاژن جدید را مختل میکنند. تشخیص زودهنگام و رفع علت اصلی، ضروریترین گام در مدیریت موفقیت آمیز این عارضه است. چیزی به سادگی خندیدن، عطسه و سرفه میتواند باعث باز شدن بخیه شود، بنابراین در صورت بروز زخم، مطمئن باشید که به ناحیه جراحی فشار وارد کرده اید. اگر با باز شدن بخیه زخم روبرو شدید، بلافاصله با کارشناس زخم تماس بگیرید زیرا باید درمان محل بخیه انجام شود.
علائم عفونت زخم
یکی از عوارضی که میتواند پس از جراحی ابدومینوپلاستی ایجاد شود، ایجاد زخم عفونی میباشد. تشخیص به موقع عفونت زخم حیاتی است. علائم اولیه شامل قرمزی گسترده که از حاشیه ی زخم فراتر میرود، افزایش مداوم درد و گرمای موضعی غیر عادی است. مهمترین نشانهها، ترشحات چرکی (زرد یا سبز) با بوی نامطبوع و در موارد جدیتر، تب و لرز است. این الگو نشان دهنده ی التهاب حاد و نیاز به مداخله ی فوری پزشکی برای جلوگیری از گسترش باکتری و حفظ سلامت بافت است.
اقدامات فوری در صورت عفونت
یکی از عوارضی که میتواند پس از جراحی ابدومینوپلاستی ایجاد شود، ایجاد عفونت زخم میباشد اولین اقدام، تماس فوری و بدون تأخیر با تیم جراحی است. تا رسیدن به مرکز درمانی، صرفاً باید بهداشت موضع زخم را با شست و شوی ملایم و خشک کردن با گاز استریل حفظ کرد. از هرگونه خود درمانی و استفاده از پمادهای بدون نسخه قویاً خودداری شود. پزشک جهت کنترل آلودگی و جلوگیری از انتشار سیستمیک، سریعاً درمان آنتیبیوتیکی را شروع و احتمالاً برای تشخیص دقیق، کشت باکتریایی تهیه خواهد کرد.
رژیم غذایی مناسب برای بهبود
تغذیه ی پس از ابدومینوپلاستی نه تنها مکمل درمانهای پزشکی است، بلکه یک رکن اساسی و بیولوژیکی در سرعت و کیفیت ترمیم زخم به شمار میرود. برای تضمین سنتز کلاژن قوی و کاهش خطر عفونت، رژیم غذایی باید بر پروتئینهای ضروری با کیفیت بالا (مانند گوشتهای لخم، ماهی و حبوبات) تمرکز کند؛ زیرا پروتئین، ماده ی خام اصلی برای بازسازی بافتهای آسیب دیده است. در کنار آن، تأمین کافی ویتامینها و مواد معدنی، به ویژه روی (Zinc) برای تکثیر سلولی و ویتامین C برای ساخت کلاژن، حیاتی است. همچنین، نوشیدن مایعات کافی (به ویژه آب) برای حفظ حجم خون و اکسیژن رسانی مؤثر به سلولها و دفع سموم ضروری است. در مقابل، مصرف غذاهای ممنوع مانند قندهای ساده و کربوهیدراتهای فرآوری شده باید به شدت محدود شود، زیرا این مواد سبب التهاب سیستمیک شده و فرایند ترمیم را به طور جدی کند میکنند و خطر عفونت را افزایش میدهند. یک رژیم ضد التهابی و غنی از مواد مغذی، تضمین کننده ی بهترین نتیجه ی ممکن از جراحی است.
“Scar healing after abdominoplasty can take up to a year or more. Regular use of silicone sheets and sun protection significantly improves scar appearance.”
بهبود اسکار پس از ابدومینوپلاستی میتواند تا یک سال یا بیشتر زمان ببرد. استفادهی منظم از ورقههای سیلیکونی و محافظت در برابر آفتاب، ظاهر زخم را به شکلی قابل توجه بهبود میبخشد.
منبع:plasticsurgery.org
تأثیر عادات روزمره بر سلامت زخم
موفقیت بهبودی پس از ابدومینوپلاستی، متأثر از رفتارهای روزانه ی بیمار است. در این میان، خطرات سیگار کشیدن یک فاکتور تضعیف کننده ی کلیدی است؛ نیکوتین به شدت عروق را تنگ کرده و منجر به کاهش اکسیژن رسانی (ایسکمی) به حاشیه ی زخم میشود. این کمبود اکسیژن، شانس نکروز، دِهیسانس و نارسایی فلپ پوستی را به طرز چشمگیری بالا میبرد. از سوی دیگر، همین نیکوتین و مونوکسید کربن با تضعیف عملکرد سلولهای ایمنی و افزایش سرفه، به صورت مضاعف افزایش ریسک عفونت را در پی دارد. به طور کلی، کشیدن سیگار و مصرف الکل و سایر موارد موجود میتواند منجر به افزایش خطر ابتلا به عارضه های ابدومینوپلاستی و به خصوص زخم ناحیه بخیه شده گردد.
علاوه بر این، مصرف الکل نیز باید کاملاً محدود شود؛ الکل نه تنها با مسکنها و آنتیبیوتیکها تداخل میکند و بار متابولیک کبد را افزایش میدهد، بلکه با افزایش تورم موضعی و کاهش کیفیت خواب، که برای بازسازی کلاژن ضروری است، مانع فرایند ترمیم مؤثر میشود. ترک این عادات در دوران نقاهت یک الزام غیر قابل مذاکره برای دستیابی به بهترین نتیجه ی زیبایی و سلامت است.
قرار گرفتن در معرض آفتاب
یکی از حیاتیترین دستورالعملهای مراقبت از اسکار پس از ابدومینوپلاستی، محافظت مطلق از آن در برابر اشعه ی ماوراء بنفش (UV) خورشید است. اسکار یک بافت جوان و در حال ترمیم است که ملانین کافی برای دفاع از خود ندارد و در فازهای اولیه ی بهبودی، نسبت به هرگونه تحریک نوری بسیار حساس است. قرار گرفتن بدون محافظت در معرض آفتاب، یک پاسخ التهابی مزمن را در پوست تحریک میکند که منجر به افزایش تولید رنگدانه شده و سبب هیپرپیگمانتاسیون (تیرگی) دائمی و ناخواسته ی اسکار میشود. این تیره شدن میتواند حتی پس از گذشت سالها از جراحی، زیبایی خط اسکار را به خطر بیندازد.
انتخاب ضدآفتاب مناسب
برای محافظت بهینه ی اسکار جراحی، استفاده از ضدآفتابهای با طیف وسیع (Broad-Spectrum) که هم اشعه ی UVA و هم UVB را پوشش میدهند، ضروری است. بهترین گزینهها شامل ضدآفتابهای فیزیکی یا مینرال هستند که حاوی اکسید روی (Zinc Oxide) یا دیاکسید تیتانیوم (Titanium Dioxide) میباشند. این مواد، اشعه ی خورشید را منعکس میکنند و ریسک واکنشهای آلرژیک را در پوست حساس اسکار کاهش میدهند. ضدآفتاب باید با SPF حداقل ۳۰ یا بالاتر و هر دو ساعت یک بار تجدید شود.
استفاده از چسب و ورقه ی سیلیکونی
در میان تمام روشهای غیرتهاجمی برای بهبود کیفیت اسکار ابدومینوپلاستی، درمان با سیلیکون به عنوان استاندارد طلایی و خط مقدم درمان شناخته میشود. ورقه یا ژل سیلیکونی با ایجاد یک محیط بسته (Occlusive Environment)، هیدراتاسیون لایه ی شاخی پوست (Stratum Corneum) را افزایش میدهد. این رطوبت رسانی مداوم، فعالیت فیبروبلاستها را تعدیل کرده و تولید بیش از حد کلاژن را که عامل ایجاد اسکارهای هایپرتروفیک و کلوئیدی است، کنترل میکند. زمان شروع استفاده از این درمان حیاتی است؛ به طور معمول، سیلیکون باید پس از بسته شدن کامل زخم و برداشته شدن بخیهها، یعنی حدود دو تا چهار هفته پس از جراحی آغاز شود. برای کسب حداکثر اثربخشی، مدت زمان استفاده روزانه باید تقریباً ۲۴ ساعت باشد (با حداقل ۱۲ ساعت پوشش)، و این پوشش مداوم برای یک دوره ی درمانی استاندارد سه تا شش ماهه تکرار میشود. استفاده ی روزانه و طولانی مدت، سبب نرم، صاف و کم رنگتر شدن اسکار شده و از برجسته شدن آن جلوگیری میکند. این روش، یک راهکار ساده، ایمن و مبتنی بر شواهد علمی برای دستیابی به نتایج زیبایی بهتر است.
مزایا و معایب درمان سیلیکونی
همانطور که درمان با ورقهها یا ژلهای سیلیکونی به عنوان مؤثرترین روش غیرتهاجمی برای مدیریت اسکار پس از ابدومینوپلاستی مطرح است، درک کامل از هر دو روی سکه، یعنی مزایای قطعی و چالشهای کاربردی آن، برای تصمیم گیری آگاهانه ی بیمار حیاتی است. این درمان مبتنی بر شواهد، ضمن ارائه ی نتایج زیبایی شناسانه ی چشمگیر، الزاماتی را نیز برای بیمار ایجاد میکند که ممکن است شامل نیاز به صبر، تعهد و مدیریت عوارض جانبی جزئی باشد. یکی از عوارضی که میتواند پس از جراحی ابدومینوپلاستی ایجاد شود، ایجاد زخم ناشی از ابدومینوپلاستی میباشد. ابدومینوپلاستی یک جراحی پلاستیک مهم است که عملی کاملاً تهاجمی بر روی بدن میباشد. زیرا برشی که ایجاد میشود، از یک سمت شکم تا سمت دیگر آن امتداد مییابد و همچنین پوست اضافی موجود در قسمت تحتانی شکم بریده میشود. از آنجا که این عمل یک عمل جراحی پیچیده است، جراح پلاستیک به بیماران توصیه میکند که خود را به درستی آماده کنند و همچنین نکات خاصی را بعد از عمل رعایت کنند.
| مزایای کلیدی درمان سیلیکونی | معایب و چالشهای اصلی |
|---|---|
| تعدیل کلاژن و صاف کردن اسکار | دوره ی درمان طولانی (۳ تا ۶ ماه تعهد پیوسته) |
| کاهش قطعی رنگ (هیپرپیگمانتاسیون) | نیاز به رعایت دقیق بهداشت روزانه ی ورقه/ژل |
| تسکین خارش و درد موضعی | ریسک تحریک پوستی و خارش (بهویژه در گرما) |
| ایمن، غیرتهاجمی و بیواینرت | هزینه ی نسبتاً بالا در طولانی مدت |
عدم بهبود پس از مدت طولانی و رکود ترمیم
زخمهای ابدومینوپلاستی باید یک الگوی خطی از ترمیم را دنبال کنند؛ بنابراین، عدم بهبود مشهود یا رکود در فرایند بسته شدن زخم پس از چند هفته، نیازمند بازنگری در برنامه ی درمانی است. اگر پس از ماه اول، لبههای زخم همچنان متورم بوده یا فاز تشکیل بافت گرانولاسیون به طور مطلوب پیش نرفته باشد، ممکن است عوامل زمینهای مانند دیابت کنترل نشده، کمبودهای تغذیهای یا استفاده ی هم زمان از برخی داروها (مانند استروئیدها) در حال تداخل باشند. در این شرایط، لازم است با انجام آزمایشهای تکمیلی، عامل تأخیر مشخص شده و رویکردهای درمانی جایگزین، نظیر تقویت موضعی زخم یا اصلاح داروهای مصرفی، اعمال شوند.
چه زمانی باید به پزشک مراجعه کرد؟
در حالی که مراقبتهای معمول زخم در منزل انجام میپذیرد، آگاهی و واکنش به موقع نسبت به علائم هشدار دهنده ی عفونت و عوارض جدی، کاملاً حیاتی است. مشاهده ی نشانههای زیر مستلزم مراجعه ی فوری یا تماس اضطراری با تیم جراحی است: اولین نشانه، بالا رفتن دمای بدن از ۳۸ درجه ی سانتیگراد یا احساس تب و لرز مداوم است که نشاندهنده ی پاسخ سیستمیک بدن به یک عامل بیماریزا است. مورد دوم، وجود هرگونه ترشحات غیرطبیعی از محل زخم، به ویژه ترشحات غلیظ، بدبو، زردرنگ یا سبز (چرکی)، است. همچنین، افزایش ناگهانی و غیرقابل کنترل درد، همراه با گسترش سریع تورم و قرمزی شدید در اطراف خط برش، که پس از استراحت و داروهای مسکن بهبود نمییابد، یک زنگ خطر جدی محسوب میشود و باید فوراً مورد ارزیابی قرار گیرد تا از گسترش نکروز یا سپتی سمی پیشگیری شود.
بهترین متخصص ها و مراکز برای درمان زخم ابدومینوپلاستی
برای مدیریت حرفهای زخم های پس از ابدومینوپلاستی در تهران، نمونه های مطرح شامل دکتر کامبیز ایزد پناه (فوق تخصص جراحی پلاستیک و ترمیمی)، دکتر محسن میر حسینی (جراحی پلاستیک)، و دکتر حمید رضوانی (جراحی عمومی با تمرکز بر ترمیم) هستند؛ در حوزهی کلینیک های مراقبت زخم، کلینیک زخم ترنم از مراکز فعال در درمان زخم های جراحی و عفونی معرفی شده است. انتخاب مرکز باید بر پایهی حضور تیم چند رشته ای (جراح پلاستیک، متخصص عفونی، درماتولوژیست)، دسترسی به فناوری های تکمیلی مانند وکیوم تراپی، لیزر فرکشنال CO2 و چسب سیلیکونی، و پیروی از پروتکل های مستند باشد. توجه کنید که معرفی بالا جنبه ی اطلاع رسانی دارد و ارزیابی نهایی باید بر اساس پرونده ی درمانی، نتایج بالینی و استانداردهای اعتباربخشی انجام شود تا بهترین تطابق با نیاز فردی حاصل گردد.
سوالات متداول
آیا زخم به طور کامل محو می شود؟
زخم ابدومینوپلاستی معمولاً به طور کامل ناپدید نمی شود، اما می توان آن را تا حد چشم گیری کمرنگ کرد. روند ترمیم به عواملی مانند ژنتیک، رنگ پوست، نوع بخیه و مراقبت های بعد از عمل بستگی دارد. استفادهی منظم از ورقه های سیلیکونی، کرم های ترمیم کننده و محافظت در برابر آفتاب میتواند شدت اسکار را کاهش دهد. با گذشت ۱۲ تا ۱۸ ماه، زخم معمولاً از حالت قرمز و برجسته به رنگی نزدیک به پوست اطراف تبدیل میشود، اما اثر کامل آن نادر است.
چه مدت باید از کرم استفاده کرد؟
دوره ی استفاده از کرم های ترمیم کننده بسته به نوع زخم و واکنش پوست متفاوت است، اما در اغلب بیماران، استفاده ی مداوم به مدت حداقل سه تا شش ماه توصیه می شود. در این دوره باید کرم به صورت منظم (۲ تا ۳ بار در روز) روی پوست تمیز اعمال شود. در صورت استفاده ی هم زمان از ورقه ی سیلیکونی، کرم باید قبل از چسب، کاملاً جذب شود تا مانع چسبندگی نشود. تداوم مصرف تا پایان فاز ترمیم فعال، مؤثرترین روش برای جلوگیری از تشکیل اسکار ضخیم است.
آیا وازلین برای زخم مفید است؟
بله، وازلین در مراحل اولیه ی التیام زخم مفید است، زیرا با ایجاد لایه ای محافظ، مانع از تبخیر رطوبت و خشک شدن بافت جدید می شود. این ویژگی به بهبود سریع تر پوست و کاهش احتمال تشکیل دلمه یا اسکار کمک می کند. البته نباید وازلین را روی زخم باز یا عفونی استفاده کرد، زیرا می تواند مانع خروج ترشحات شود. در زخم های بسته و در حال ترمیم، وازلین به عنوان سد رطوبتی ساده و بی خطر توصیه می شود.
چگونه از لکه های تیره جلوگیری کنیم؟
برای جلوگیری از لکه های تیره ی محل زخم، باید در سه زمینه مراقبت کرد: محافظت نوری، تقویت بازسازی و کنترل التهاب. استفاده از ضدآفتاب های فیزیکی (اکسید روی یا دی اکسید تیتانیوم) روی ناحیه ی ترمیم شده، از تیره شدن زخم جلوگیری می کند. مصرف کرم های دارای ترکیبات ترمیم کننده مانند آلانتویین یا ویتامین C کمک کننده است. همچنین باید از کندن دلمه ها، ماساژ شدید یا تماس با مواد تحریک زا خودداری کرد تا روند رنگ سازی پوست به طور طبیعی و یکنواخت پیش برود.
در صورت بروز زخم ابدومینوپلاستی و سایر جراحی های زیبایی (ماموپلاستی، لیپوماتیک، لیپوساکشن، تزریق چربی و…) میتوانید با متخصصین زخم کلینیک زخم ترنم در ارتباط باشید تا بهترین درمان برای شما استفاده گردد.
تعیین وقت درمان زخم ابدومینوپلاستی و ناشی از جراحی زیبایی 02147623737
