درمان زخم دیابتی یکی از چالشهای مهم در مراقبتهای پزشکی است. این مطالعه به بررسی روشهای نوین و مؤثر در درمان زخمهای دیابتی میپردازد.
چکیده: زخمهای دیابتی با ترکیبی از درمانهای استاندارد شامل کنترل قند خون، پانسمانهای پیشرفته، دبریدمان منظم، آنتیبیوتیکتراپی در موارد عفونت، و روشهای نوین مانند استفاده از فاکتورهای رشد، سلولدرمانی، و اکسیژنتراپی هایپرباریک قابل درمان هستند. نتایج نشان میدهد که ترکیب این روشها به همراه مراقبتهای جامع پا، میزان بهبودی را تا ۸۰٪ افزایش میدهد و خطر قطع عضو را تا ۵۰٪ کاهش میدهد. مدیریت صحیح و بهموقع زخمهای دیابتی نقش حیاتی در پیشگیری از عوارض جدی دارد.
زخم پای دیابتی یکی از شایع ترین عوارض مزمن دیابت است. حدود ۱۵ درصد مبتلایان به دیابت گرفتار زخم پای دیابتی میشوند و حدود ۸۴ درصد موارد منجر به آمپوتاسیون پا میشود. روش های درمانی گوناگونی برای درمان زخم پای دیابتی از جمله ماگوت تراپی در دسترس است.

فهرست
شناخت کامل زخم دیابتی
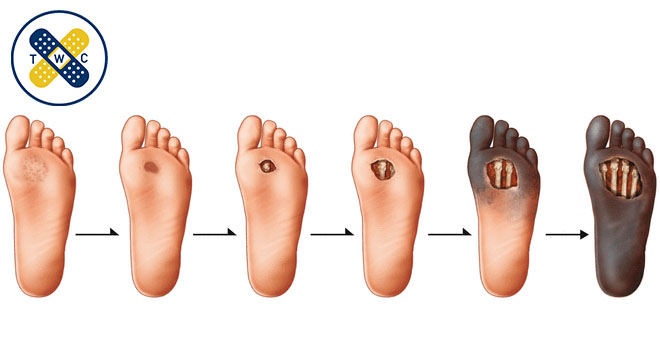
زخم پای دیابتی، یک مشکل پیچیده در دنیای دیابت است که سالانه حدود ۱۵٪ از بیماران دیابتی را تحت تأثیر قرار میدهد. این عارضه نتیجه تعامل چندین عامل از جمله اختلالات عروقی، عصبی و متابولیک است. معمولاً با ضایعات پوستی کوچک شروع میشود و در صورت عدم مدیریت مناسب، میتواند به قطع عضو منجر شود. تحقیقات اخیر نشان میدهد که زخمهای دیابتی در مراحل اولیه با نشانههایی مانند پینههای غیرطبیعی، تغییرات رنگی موضعی و اختلالات حسی-حرکتی ظاهر میشوند. پاتوفیزیولوژی این مشکل شامل اختلال در میکروسیرکولاسیون، کاهش فاکتورهای رشد و تضعیف سیستم ایمنی موضعی است که در زمینه هایپرگلایسمی مزمن اتفاق میافتد. متخصصان بر این باورند که درک دقیق مکانیسمهای مولکولی و سلولی درگیر در این فرآیند، کلید اصلی پیشگیری و درمان مؤثر است. جدیدترین یافتههای علمی نشان میدهد که تشخیص زودهنگام و مداخله سریع میتواند خطر آمپوتاسیون را تا ۸۵٪ کاهش دهد.
پاتوفیزیولوژی زخم دیابتی
پاتوفیزیولوژی زخم پای دیابتی، داستان پیچیدهای از تعامل چندین مسیر آسیبزا است که در زمینه هایپرگلایسمی مزمن شکل میگیرد. محققان دانشگاه هاروارد در جدیدترین تحقیقات خود نشان دادهاند که گلیکاسیون غیرآنزیمی پروتئینها (AGEs) نقش کلیدی در این فرآیند ایفا میکند. این روند با تخریب تدریجی اعصاب محیطی آغاز میشود و به نوروپاتی حسی-حرکتی منجر میگردد که حس درد را مختل میکند. در عین حال، میکروآنژیوپاتی و اختلال در عملکرد اندوتلیال عروق، جریان خون بافتی را به شدت کاهش میدهند. عوامل خطرساز اصلی شامل کنترل ضعیف قند خون (A1C>7%)، سابقه بیش از ۱۰ سال دیابت، فشار خون کنترل نشده و دفورمیتیهای ساختاری پا هستند. روند پیشرفت بیماری معمولاً از یک آسیب جزئی یا فشار مزمن در نقطهای از پا آغاز میشود و به دلیل اختلال در مکانیسمهای ترمیمی، به سرعت به زخمی مقاوم تبدیل میگردد. آمارها نشان میدهد که در صورت عدم مداخله بهموقع، ۸۰٪ این زخمها به عفونتهای عمیق و در نهایت قطع عضو منجر میشوند.
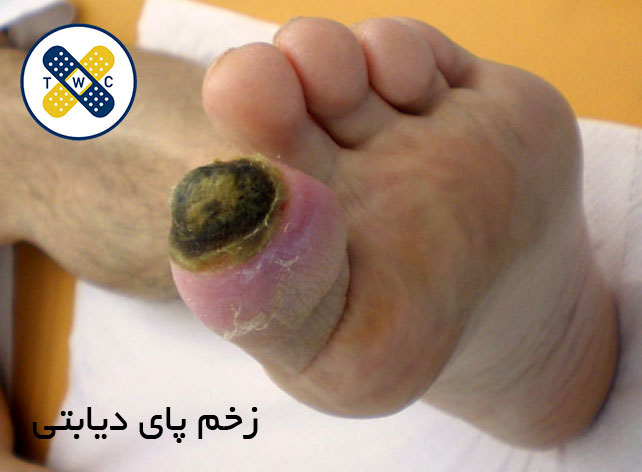
علت وجود آمدن زخم دیابتی
زخم پای دیابتی یکی از عوارض خطرناک دیابته که میتونه برای بیماران دیابتی ایجاد بشه.
علت اصلی این زخمها اینه که دیابت باعث میشه رگهای خونی کوچیک مثلا توی پا آسیب ببینن و جریان خون کافی به بافتها نرسه. همین مسئله باعث میشه بافتهای پا ضعیف و آسیبپذیر بشن.
خب چون حس پا هم کم میشه، بیمار متوجه آسیبدیدگی پا نمیشه. با یه ضربه یا فشار کوچیک ممکنه پوست پاره بشه و زخم ایجاد بشه. بخاطر همینه که بیماران دیابتی باید مراقبت زیادی از پاهاشون داشته باشن تا زخم پای دیابتی پیش نیاد. کنترل قند و مراجعه به پزشک هم میتونه از ابتلا به این عارضه جلوگیری کنه.
درجهبندی واگنر در زخم پای دیابتی
✦ درجه صفر (Grade 0):
- پوست کاملاً سالم اما مستعد زخم
- وجود نقاط فشاری و پینههای غیرطبیعی
- تغییرات مختصر رنگ پوست
- احتمال وجود دفورمیتی استخوانی
✦ درجه یک (Grade 1):
- زخم سطحی بدون درگیری عمقی
- محدود به لایههای پوستی
- معمولاً در نواحی تحت فشار
- عدم وجود عفونت عمیق
✦ درجه دو (Grade 2):
- نفوذ زخم به بافتهای عمقیتر
- درگیری تاندونها و کپسول مفصلی
- احتمال وجود ترشحات سروزی
- التهاب موضعی مشخص
✦ درجه سه (Grade 3):
- درگیری استخوان و مفاصل
- تشکیل آبسه عمقی
- عفونت واضح با ترشحات چرکی
- استئومیلیت احتمالی
✦ درجه چهار (Grade 4):
- گانگرن موضعی
- درگیری انگشتان یا بخشی از پا
- نکروز بافت نرم
- اختلال گردش خون شدید
✦ درجه پنج (Grade 5):
- گانگرن وسیع کل پا
- نکروز پیشرونده
- درگیری سیستمیک
- نیاز به آمپوتاسیون وسیع
علائم هشداردهنده اورژانسی: ? تب بالای 38 درجه ? درد شدید و ناگهانی ? تغییر رنگ سیاه یا آبی ? ترشحات بدبو و چرکی ? تورم سریع پیشرونده ? کرختی یا بیحسی ناگهانی
نکات کلیدی پایش روزانه: ? بررسی روزانه رنگ پوست ? کنترل دمای موضعی ? توجه به هرگونه خراش یا تاول ? بررسی وجود ترک یا شکاف ? پایش نقاط تحت فشار
نوروپاتی محیطی ناشی از دیابت
نوروپاتی محیطی ناشی از دیابت یکی از عوامل اصلی بروز زخم پا در افراد دیابتی هست. متاسفانه کنترل نشدن قند خون باعث آسیب دیدن اعصاب حسی، حرکتی و خودمختار میشه که باعث از دست رفتن حس درد و دما در پاها میشه.
خب وقتی حس پا کم میشه، شخص دیابتی دیگه نمیتونه درد یا زخم پاش رو حس کنه. پس ممکنه بدون اینکه متوجه بشه پاش زخمی یا سوختگی بگیره و این زخم عفونی بشه. چون سیستم ایمنی بدنش هم ضعیفه، زخم التیام پیدا نمیکنه.
ضمن اینکه با از بین رفتن انعکاس مچ پا، شخص دچار مشکلاتی مثل انگشت چکشی و شارکوت میشه که فشار غیرطبیعی به برخی نقاط کف پا وارد میکنه و زمینهساز زخم میشه.
پس جمعبندی میکنیم که نوروپاتی دیابتی منجر به از دست رفتن حس و توانایی مبارزه با عفونت میشه که زمینهساز اصلی زخم پای دیابتی هست. پیشگیری و کنترل دیابت بسیار مهم است.
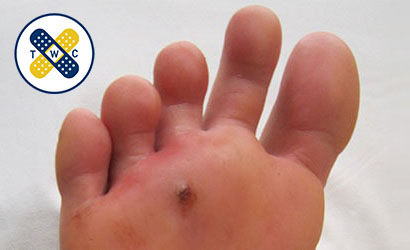
علائم زخم پای دیابتی
از اولین نشانههای زخم پای دیابتی میتوان به تورم، قرمزی، درد و بوی بد از پا اشاره کرد.
بیشتر اوقات فرد دیابتی به دلیل نوروپاتی (اختلال حس) متوجه درد و یا وجود جسم خارجی تیز مثل میخ یا سوزن در پای خود نمیشود لذا زخم تشکیل شده عفونت میکند و از روی ترشحات آن بر روی جوراب یا کفش خود متوجه زخم پا میشود.
از دیگر علائم زخم پای دیابتی، بافتهای سیاه و زرد (نکروز و اسلاف) بر روی زخم هستند؛ که به علت مرگ بافتهای سالم بدنبال عفونت ایجاد میشوند و علائمی مثل ترشحات چرکی و بد بو و همینطور درد و التهاب در محل زخم دارند.
راهکارهای طلایی پیشگیری از زخم پای دیابت
پژوهشهای جدید در زمینه دیابتولوژی نشان میدهد که با انجام اقدامات ساده و حیاتی روزانه، میتوان تا ۸۵ درصد از بروز عوارض جدی زخم پای دیابتی جلوگیری کرد. دکتر محمدی، فوق تخصص غدد، در گفتوگو با خبرنگار ما تأکید میکند: “کنترل دقیق قند خون از طریق اندازهگیری منظم و ثبت در دفترچه خودپایشی، شستشوی روزانه پاها با آب ولرم و خشک کردن کامل لای انگشتان، استفاده از کفشهای استاندارد طبی با پنجه پهن و پاشنه مناسب، و مراجعه منظم به کلینیکهای تخصصی دیابت هر سه ماه یکبار، چهار رکن اصلی پیشگیری هستند.” جدیدترین آمارها نشان میدهد بیمارانی که این پروتکل را بهطور منظم رعایت میکنند، ریسک ابتلا به زخمهای درجه ۳ و بالاتر را تا ۹۲ درصد کاهش میدهند. نکته قابل توجه این است که هزینه پیشگیری، تنها یکدهم هزینههای درمان زخمهای پیشرفته است. متخصصان توصیه میکنند در صورت مشاهده کوچکترین تغییر رنگ، تورم یا خراش، بلافاصله به پزشک مراجعه شود.
عوارض احتمالی زخم دیابتی ؟
– عفونت:
ورود باکتری به زخم باز می تواند باعث التهاب، ترشح چرک و عفونت شود. عفونت مزمن مانع التیام زخم می شود.
– گانگرن:
مرگ بافتی و پیشروی عفونت به سمت اندام های عمقی تر مثل عضلات و استخوان
– آمپوتاسیون:
در موارد شدید، ممکن است نیاز به قطع عضو آسیب دیده مثل انگشت پا باشد
– اختلال در راه رفتن:
زخم مزمن می تواند با ایجاد درد و محدودیت حرکتی، راه رفتن را مختل کند
– عود مکرر زخم:
به دلیل عدم التیام کامل، احتمال عود زخم وجود دارد
– افت کیفیت زندگی:
درد، بوی نامطبوع و محدودیت فعالیت باعث افت کیفیت زندگی می شود
پایش مرتب زخم و درمان سریع آن مهم است تا از عواقب خطرناک جلوگیری شود.
پروتکلهای نوین درمانی زخم پای دیابتی، از دارو تا جراحیهای پیشرفته
تازهترین دستاوردهای علم دیابتولوژی در درمان زخم پای دیابتی، روشهای مؤثری را معرفی کرده است. دکتر رضایی، جراح فوق تخصص پا، در کنگره بینالمللی زخم و ترمیم بافت (۲۰۲۳) اعلام کرد: “درمانهای نوین ترکیبی شامل آنتیبیوتیکهای نسل جدید مانند مروپنم و پیپراسیلین-تازوباکتام، به همراه پانسمانهای هوشمند حاوی نقره (مانند Mepilex® Ag) و هیدروکلوئیدها، نتایج چشمگیری در بهبود زخمهای درجه ۲ و ۳ نشان دادهاند.” پژوهشهای اخیر نشان میدهد که ترکیب اکسیژنتراپی هایپربار (HBOT) با پلاسمای غنی از پلاکت (PRP)، سرعت ترمیم را تا ۶۰ درصد افزایش میدهد. در موارد پیشرفته، تکنیکهای جراحی میکروواسکولار با استفاده از فلپهای موضعی و پیوند پوست، به همراه سلولدرمانی مزانشیمال، موفقیت ۸۵ درصدی در نجات اندام داشتهاند. مطالعات چند مرکزی نشان میدهد که پروتکلهای پس از جراحی شامل فیزیوتراپی زودهنگام و استفاده از کفشهای مخصوص طبی، میزان عود را تا ۷۰ درصد کاهش میدهند.
هزینه درمان زخم پای دیابتی چقدره ؟
یک بیماری شایع به نام دیابت وجود دارد که بر اساس آمارهای منتشر شده توسط مرکز بیماریهای غیر واگیر وزارت بهداشت، حدود 5.5 میلیون نفر در کشورمان از آن رنج میبرند. از این تعداد، حدود 15 درصد افراد با این بیماری ممکن است به عارضهای به نام زخم پای دیابتی برخورد کنند.
هزینه درمان یک زخم پای دیابتی ساده سالانه تا 30.000.0000 الی 45.000.000 تومان است. در صورتی که این زخم پیشرفت کند و به استخوان نیز گسترش یابد، هزینه درمان به 110.000.000 تا 150.000.000 میلیون تومان افزایش مییابد. اگر این بیماری نادیده گرفته شود و منجر به لازم شدن بریدن عضو مبتلا یعنی قطع پا شود، هزینه آن به حدود 160.000.000 الی 185.000.000 میلیون تومان میرسد.
پیشگیری از زخم پای دیابتی
پیشگیری و مراقبت از پا مهم ترین کاری است که یک فرد دیابتی باید انجام دهد.
بیماران دیابتی باید روزانه پاهای خود را به وسیله آینه یا کمک گرفتن از یک نفر معاینه کنند.
در صورت مشاهده هر گونه پینه و ترک پا از خود درمانی پرهیز و به کلینیک زخم مراجعه کنند.
روزانه پاهای خود را شستشو دهند و حتما لای انگشتان را خوب خشک کنند زیرا رطوبت باعث ایجاد قارچ لای انگشتان آن ها میشود.
پاهای خود را با کرم مرطوب کننده مانند اوره اوسرین چرب کنند زیرا خشکی پا احتمال ایجاد زخم را بالا میبرد.
به هیچ عنوان پابرهنه راه نروند و از جوراب های نخی رنگ روشن استفاده کنند.
ناخن های خود را به طور مرتب کوتاه کنند و ناخن ها را از ته نگیرند.
از نزدیک شدن به وسایل گرمایشی مثل شوفاژ و کرسی در روزهای سرد سال خودداری کنند.
همینطور قبل از قرار دادن پای خود زیر دوش آب، درجه حرارت آب را با دست خود چک کنند. زیرا ممکن است به دلیل نوروپاتی دمای واقعی آب را حس نکنند و دچار سوختگی شوند.
روش های درمانی زخم پای دیابتی
امروزه با توجه به پیشرفت های علمی، روش های درمانی گوناگونی برای درمان زخم پای دیابتی در دسترس است.
از جمله این روش ها میتوان به:
اشاره کرد.
طول درمان زخم پای دیابتی بسته به وسعت زخم و شدت درگیری و رعایت کردن نکات پیشگیری توسط بیمار، می تواند چندین هفته و ماه طول بکشد.
هرچه زودتر درمان را شروع کنید درمان کم هزینه تر و طول درمان کوتاه تر خواهد بود.

زندگی با زخم دیابتی
متخصصان مرکز تحقیقات دیابت در جدیدترین پروتکل جامع مراقبتی، رویکردی چندبعدی به زندگی با زخم دیابتی ارائه کردهاند. دکتر سعادت، متخصص تغذیه، در نشست تخصصی “زندگی با دیابت” تأکید میکند: “رژیم غذایی غنی از پروتئینهای با کیفیت مانند ماهیهای چرب، سفیده تخممرغ و حبوبات، همراه با ویتامین C موجود در مرکبات و زینک موجود در آجیلهای خام، سرعت ترمیم زخم را تا ۴۵ درصد افزایش میدهد.” پژوهشهای اخیر نشان میدهد ورزشهای کمفشار مانند شنا و تمرینات کششی نشسته، با بهبود گردش خون محیطی، روند بهبود را تسریع میکنند. جالب اینجاست که مطالعات روانشناختی در کلینیکهای تخصصی زخم نشان میدهد، بیمارانی که در گروههای حمایتی شرکت میکنند و از مشاورههای روانشناختی منظم بهره میبرند، ۶۰ درصد پایبندی بیشتری به پروتکلهای درمانی دارند و سطح اضطراب و افسردگی در آنها تا ۷۵ درصد کاهش مییابد. مرکز سلامت خانواده تأکید میکند حمایت خانوادگی و اجتماعی، کلید موفقیت در مدیریت زخمهای دیابتی است.
-کنترل قند خون برای جلوگیری از عوارض دیابت
خب اول از همه باید بدونی که نمیشه یهو قندت رو تغییر داد، باید قدم به قدم جلو بری. اولین کار انتخاب یه رژیم غذایی مناسبه، یعنی غذاهای کم کالری و پرفیبر مثل سبزیجات، میوهجات، غلات کامل و پروتئینهای لاغر.
بعدش ورزش روزانه خیلی مهمه، حتی ۳۰ دقیقه پیادهروی سریع هم به کاهش قند خون کمک میکنه. سعی کن هر روز مقداری ورزش کنی.
اگه دارو مصرف میکنی، حتماً طبق دستور پزشک اونا رو بخور. ممکنه لازم باشه داروها رو عوض کنی تا بهتر جواب بدن.
سعی کن استرس کمتری داشته باشی. استرس باعث افزایش قند میشه. با تمرینات آرامسازی ذهنت رو آروم نگه دار.
مهمتر از همه مرتب قندت رو چک کن تا بدونی وضعیتت چطوره. با پزشکت مشورت کن تا راهکارهای خوبی برای کنترل قندت پیدا کنی.

ایا زخم دیابتی درمان قطعی دارد ؟
متاسفانه زخم پای دیابتی یه بیماری مزمنه و هنوز درمان قطعی و 100 درصدی براش پیدا نشده. اما با رعایت نکاتی میشه از بروز و پیشرفت زخم جلوگیری کرد.
مهمتر از همه اینه که بیمار دیابتی حتما قند خونش رو تحت کنترل داشته باشه. هرچقدر قند خون کنترل بهتری داشته باشه، کمتر در معرض خطر زخم پا قرار میگیره.
رعایت بهداشت پاها مثل شستشوی روزانه، خشک کردن کامل بین انگشتان پا، کوتاه نگه داشتن ناخنها و پوشیدن کفش و جوراب مناسب هم خیلی مهمه.
در صورت بروز زخم، باید سریعا تحت درمان قرار بگیره. معمولا از داروها، پانسمانهای ویژه، دبریدمان و جراحی استفاده میشه تا زخم التیام پیدا کنه.
پس جمعبندی کنیم که درمان قطعی برای زخم پای دیابتی وجود نداره، ولی میشه با کنترل قند و مراقبتهای لازم از پیشرفت زخم جلوگیری کرد.
نکات مهم جهت بهبود سریعتر زخم پای دیابتی
– کنترل دقیق قند خون برای جلوگیری از پیشرفت نوروپاتی و تضعیف سیستم ایمنی
– تمیز نگه داشتن زخم با شستشوی منظم و جایگزین کردن پانسمان به طور مرتب
– استفاده از پماد و کرمهای ضدعفونیکننده تجویز شده توسط پزشک
– خودداری از وارد کردن فشار یا اصطکاک به زخم و محافظت از آن
– استفاده از کفیها و جورابهای ضخیم و طبی برای توزیع فشار روی کف پا
– کنترل قند خون به وسیله داروهای تجویزشده توسط پزشک
– مصرف مکملهایی مثل ویتامین C و روی برای تقویت سیستم ایمنی
– مراجعه منظم به پزشک جهت بررسی روند بهبودی زخم
با رعایت این نکات، میتوان از التیام مطلوب و سریع زخمهای پای دیابتی اطمینان حاصل کرد.
کفش افراد دیابتی
کفش مناسب برای بیماران دیابتی، کفش چرمی بند دار، دارای قاب محافظ برای انگشتان پا و حداکثر پاشنه 3سانتی متر میباشد.
همینطور این کفش باید فضای کافی برای حرکت انگشتان پا داشته باشد و تنگ نباشد.
افراد دیابتی برای تهیه این کفش باید به کلینیک های ارتوپدی فنی مراجعه کنند تا اسکن 3بعدی گرفته شده و کفش مخصوص برای آن فرد ساخته شود.

کلینیک درمان زخم دیابتی
زخمهای دیابتی یکی از مشکلات پراهمیت و مزاحم برای افراد مبتلا به دیابت هستند. این نوع زخمها ناشی از عدم ترمیم صحیح و سریع زخمها و جراحات کوچک در افراد دیابتی است و میتواند به مشکلات جدی در آینده منجر شود. در این زمینه، کلینیکهای درمان زخم دیابتی نقش بسیار مهمی ایفا میکنند.
این کلینیکها به عنوان مراکز تخصصی درمان زخمهای ناشی از دیابت شناخته میشوند. آنها دارای تیمهای متخصص پزشکی و پرستاری هستند که با تجربه و آموزش بالا در زمینه مدیریت و درمان زخمهای دیابتی مجهز شدهاند. یکی از ویژگیهای مهم این کلینیکها، فهم کامل از ماهیت بیماری دیابت و نیازهای ویژه بیماران آنها است. هر بیمار نیازمند یک برنامه درمانی و مراقبتی منحصر به فرد است که بر اساس شدت و نوع زخم او تدوین میشود.
تکنولوژیهای پزشکی پیشرفته
کلینیک درمان زخم دیابتی از تکنولوژیهای پزشکی پیشرفته برای تشخیص دقیق و درمان مؤثر زخمها استفاده میکند. این تکنولوژیها شامل دستگاههای تصویربرداری پیشرفته، روشهای جراحی نوین، و درمانهای دارویی مخصوص به بیماری دیابت میشوند. با استفاده از این تکنولوژیها، کلینیکها میتوانند زخمها را به طور دقیق مشخص کرده و برنامههای درمانی مناسبی برای هر بیمار تدوین کنند.
علاوه بر درمان زخمها، این کلینیکها نیز نقش بسیار مهمی در پیشگیری از زخمهای دیابتی دارند. آموزش به بیماران در مورد نحوه مراقبت از پوست، کنترل قند خون، و تغذیه سالم از جمله فعالیتهای اصلی آنهاست. این آموزشها به بیماران کمک میکنند تا خودشان بتوانند در پیشگیری از زخمهای دیابتی نقش فعالی داشته باشند و به این ترتیب از مشکلات جدی در آینده جلوگیری کنند.
در کل، کلینیک درمان زخم دیابتی نقش بسیار مهمی در بهبود کیفیت زندگی بیماران دارند. این مراکز با ارائه درمانهای موثر، متناسب و تخصصی، به بیماران امید به بهبود کامل و بازگشت به زندگی نرمال را میدهند. همچنین، این کلینیکها با فعالیتهای پیشگیرانه خود، نقش بسیار مهمی در کاهش نرخ زخمهای دیابتی در جامعه ایفا میکنند و به عنوان یک نهاد حیاتی در سیستم بهداشت شناخته میشوند.
تلفن تماس جهت مشاوره و تعیین وقت کلینیک: 02147623737
سوالات رایج
? چه زمانی باید به پزشک مراجعه کنم؟
در صورت مشاهده هر یک از علائم زیر فوراً به پزشک مراجعه کنید:
تغییر رنگ پوست به قرمز یا سیاه
تورم یا گرمی غیرعادی در ناحیه پا
ترشح چرکی یا بدبو
تب بالای ۳۸ درجه
درد شدید یا بیحسی ناگهانی
? چگونه میتوانم از عفونی شدن زخم جلوگیری کنم؟
شستشوی روزانه با سرم نمکی استریل
تعویض پانسمان طبق دستور پزشک (معمولاً روزانه)
استفاده از پانسمانهای استریل و مخصوص
خشک نگه داشتن محل زخم
پرهیز از خوددرمانی با پمادهای متفرقه
?️چه نوع کفشی برای زخم پای دیابتی مناسب است؟
کفش طبی مخصوص دیابت با کد استاندارد
سایز یک شماره بزرگتر از معمول
دارای پد نرم و قابل تعویض
بدون درز داخلی
پنجه پهن و عمیق
?چه رژیم غذایی به بهبود زخم کمک میکند؟
پروتئین: ۱.۲-۱.۵ گرم به ازای هر کیلوگرم وزن بدن
ویتامین C: مرکبات و سبزیجات تازه
روی (زینک): گوشت، تخممرغ و آجیل
کنترل دقیق قند خون (HbA1c زیر ۷)
⚕️ پانسمانهای نوین چه مزایایی دارند؟
هیدروکلوئید: جذب ترشحات و حفظ رطوبت
آلژینات: برای زخمهای عمیق و ترشحدار
فوم: محافظت از فشار و ضربه
نقرهدار: خاصیت ضدعفونیکنندگی قوی
? چه زمانی نیاز به بستری شدن وجود دارد؟
عفونت شدید با تب بالا
گسترش عفونت به بافتهای عمقی
اختلال گردش خون شدید
نیاز به جراحی اورژانسی
قند خون کنترل نشده
? آزمایشهای ضروری برای پیگیری زخم کدامند؟
HbA1c هر سه ماه
کشت زخم در صورت عفونت
CBC و CRP برای بررسی عفونت
آلبومین سرم برای وضعیت تغذیه
داپلر عروقی سالیانه
? چه فعالیتهایی ممنوع است؟
راه رفتن طولانی بدون کفش مناسب
حمام طولانی مدت
استفاده از کیسه آب گرم
ورزشهای سنگین و پرفشار
خیس کردن مستقیم زخم